 Грачев Илья Илларионович
Грачев Илья Илларионович
 Ефремов Михаил Михайлович
Ефремов Михаил Михайлович
Это одно из самых частых заболеваний опорно-двигательного аппарата, во многом связанное с продолжительностью жизни человека. Его настоящую распространенность трудно оценить, так как клинические проявления остеоартроза (в том числе боли в суставах) не всегда сопровождаются такими же выраженными изменениями в тканях. И наоборот: значительные нарушения не всегда вызывают выраженную симптоматику. Все эти особенности течения остеоартроза хорошо известны специалистам клиники «Парамита», использующим для его лечения самые современные и традиционные восточные методы.
Остеоартроз и остеоартрит - есть ли разница
Так что за болезнь остеоартрит и чем она отличается от остеоартроза? Специалисты считают, что ничем. Остеоатроз, деформирующий артроз или osteoarthritis - остеоартрит – это хронический, неуклонно прогрессирующий дегенеративно-дистрофический (простыми словами - обменный) процесс в суставных и околосуставных тканях. Заболевание сопровождается воспалением внутренней суставной синовиальной оболочки (синовитом) с болями и нарушениями движений. На Западе предпочитают термин «остеоартрит» с акцентом на воспалительные проявления патологии.
Остеоартрит (остеоартроз) – одно из проявлений цивилизации: чем длительнее человеческая жизнь, тем выше риск его развития. При остеоартрозе наиболее часто поражаются суставы ног и мелкие суставчики пальцев рук и запястья. Заболеваемость детей и подростков составляет немного больше 1% в основном за счет травматизации, врожденной и генетической патологии. У пожилых другая статистика: к 50 годам это уже 27%, а к 60-70 годам – 97%. Женщины болеют чаще и с более выраженной симптоматикой, так как у мужчин более крепкий мышечно-связочный аппарат, предупреждающий физическое изнашивание суставов. Имеет значение и изменение гормонального фона женщины во время менопаузы. Риск развития патологии увеличивается в два раза при отягощенной наследственности и лишней массе тела.
Различия с остеохондрозом
При остеохондрозе дегенеративно-дистрофические изменения развиваются в межпозвонковых дисках – хрящевых амортизационных прокладках, что приводит к ущемлению нервных корешков, травмированию спинного мозга, появлению болей, нарушений движения и чувствительности.
Остеоартроз (ОА) – это изменение гиалинового хряща сустава и расположенной под ним костной ткани. Сопровождается воспалением внутренней синовиальной суставной оболочки капсулы, покрывающей сочленение. Это разрушает сочленение и вызывает болевые ощущения. В позвоночнике остеоартрит развивается в мелких фасеточных суставчиках, соединяющих отдельные позвонки.
Чем отличается от остеопороза
Люди часто не понимают и спрашивают, остеоартроз — это что и чем он отличается от остеопороза? Остеоартроз имеет дегенеративно-воспалительное происхождение, а остеопороз – это нарушение минерального состава костной ткани, простыми словами – истончение и хрупкость кости за счет вымывания из нее минералов – в основном кальция и фосфора. Остеоартроз часто сопровождается остеопорозом, но это разные заболевания.
Причины остеоартроза
Остеоартрит – многофакторное заболевание. Итак, отчего начинается остеоартроз, основные факторы риска его развития:
1. Генетические:
- наследственная патология костно-суставной системы;
- изменения строения соединительной ткани из-за мутации гена;
- женский пол.
2. Врожденные и приобретенные факторы:
- врожденные аномалии развития, например, дисплази (нарушение строения), остеохондропатии (асептические некрозы суставных поверхностей);
- перенесенные заболевания костно-суставной системы – артриты, болезнь Бехтерева и др.;
- остеохондроз;
- болезни эндокринной системы - диабет, гипотиреоз, ожирение;
- особенности кровообращения (венозного у женщин и артериального у мужчин);
- возраст после 60 лет;
- гормональные сдвиги у женщин (снижение выработки гормонов эстрогенов во время постменопаузы и других расстройствах).
3. Внешние физические факторы:
- тяжелый труд, подъем тяжестей, занятия тяжелой атлетикой;
- травмы конечностей.
Механизм развития
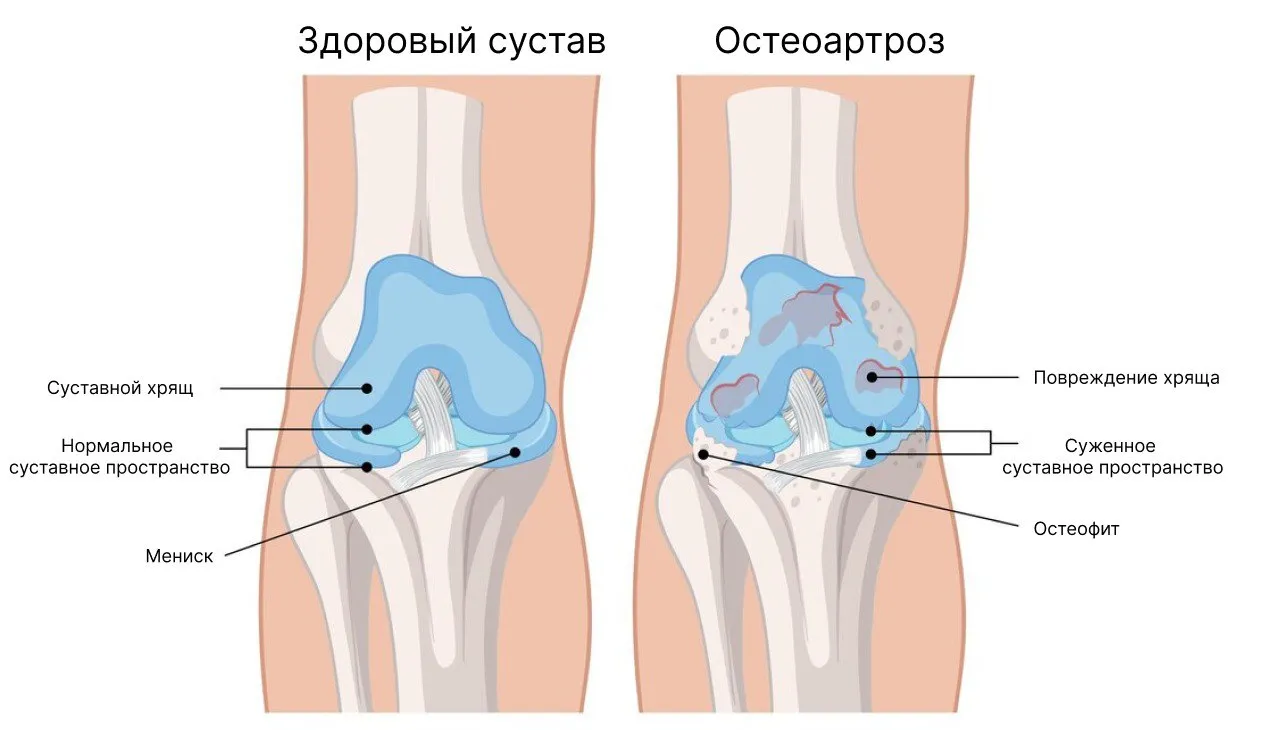
Покрывающий кости гиалиновый хрящ обеспечивает амортизацию и скольжение суставных поверхностей при движении конечностей. Хрящ не имеет кровоснабжения и иннервации. Питательные вещества поступают в него из синовиальной жидкости, вырабатываемой внутренней синовиальной оболочкой капсулы.
Хрящевая ткань состоит их основного вещества (матрикса, каркаса) и расположенных в нем клеток – хондроцитов. Матрикс – это коллагеновые волока с крупными молекулами протеогликана, удерживающими воду и поддерживающими упругость хряща. Хондроциты продуцируют компоненты, из которых состоит матрикс, благодаря чему матрикс может постоянно обновляться. Одновременно в хондроцитах вырабатываются ферменты, способные разрушать матрикс. В норме между процессами образования и разрушения матрикса существует равновесие.
Под воздействием различных факторов (их может быть несколько) это равновесие изменяется, и начинают преобладать процессы разрушения. В организме вырабатываются провоспалительные (активизирующие воспаление) информационные молекулы (цитокины), стимулирующие синтез хондроцитами повышенного количества ферментов, разрушающих коллаген и протеогликан. Одновременно стимулируется синтез веществ, принимающих участие в воспалении (простагландинов), что еще более усиливает дегенеративные изменения в хрящевой ткани.
На разрушенные остатки хрящевой ткани (антигены) организм может вырабатывать антитела – к воспалительному процессу присоединяется аутоиммунный. Воспаление вызывает отек синовиальной оболочки и болезненность. Синовиальная оболочка вырабатывает все меньше синовиальной жидкости, суставная щель суживается, нарушается питание гиалинового хряща. Разрушение удерживающих воду протеогликанов приводит к снижению упругости хряща. Хрящ уменьшается в объеме – атрофируется. Следующий этап – растрескивание хряща под внешним давлением и образование подвижных сегментов – специалисты называют их «суставными мышами».
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по Zoom | 3500 руб. |
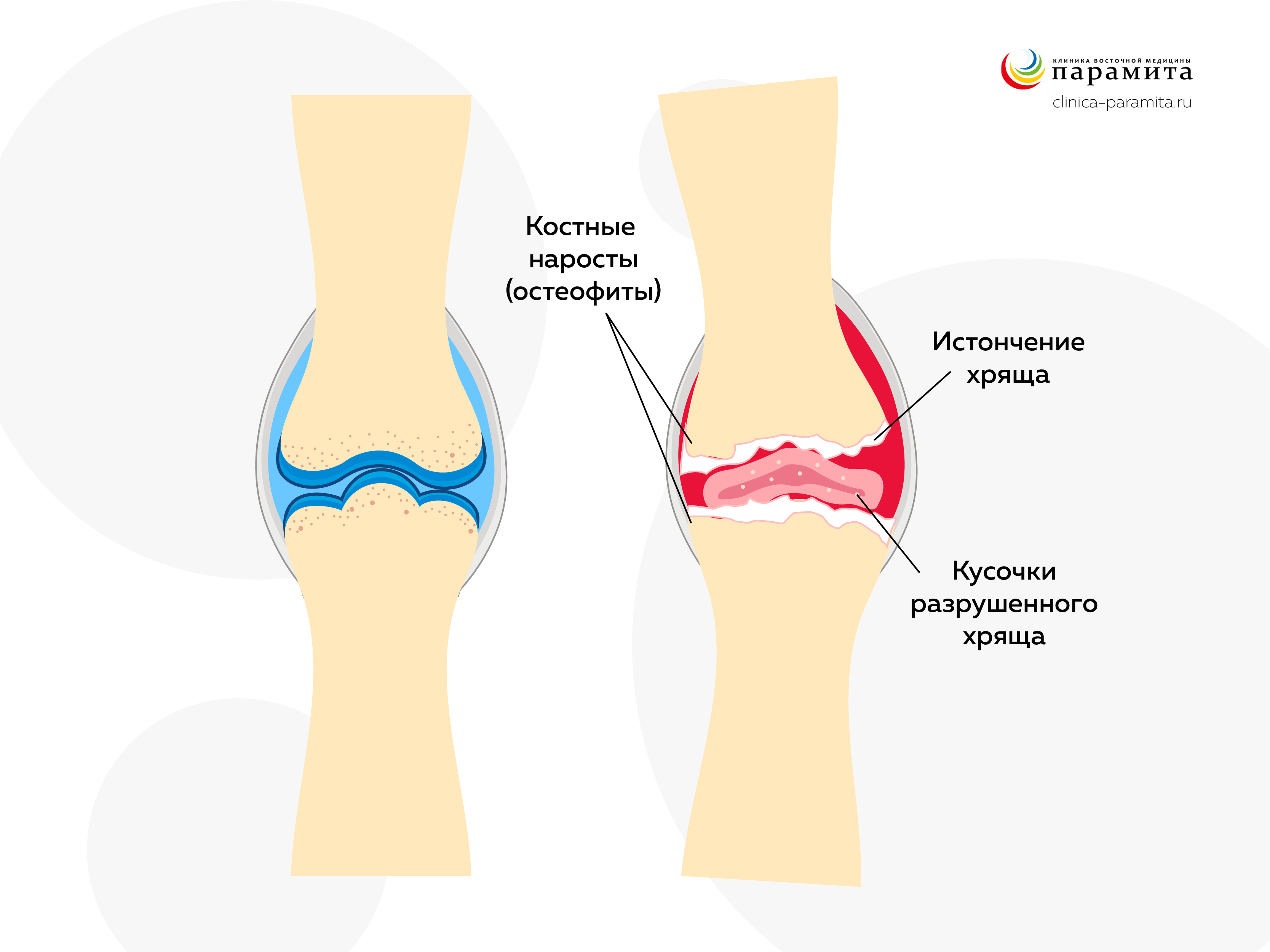
Воздействие любых физических нагрузок на подхрящевую (субхондральную) костную ткань усиливается. Она начинает разрушаться. Разрушения проявляются в виде внутритканевых микропереломов с разрастанием соединительной ткани (склерозирования кости – субхондрального остеосклероза). Травматизация кости стимулирует процесс ее разрастания в виде костных выступов (остеофитов), что приводит к деформации сочленения.
В последние годы появились исследования, изменившие представления о патогенезе остоартроза. Они подтверждают теорию, что в основе заболевания лежит первичное поражение при остеоартрите подхрящевой костной ткани и только затем болезнь направлено поражает гиалиновый хрящ. Исследования продолжаются.
У женщин и мужчин остеоартрит имеет свои особенности. Что это такое остеоартроз у женщин:
- развивается на фоне гормональных расстройств, характеризующихся снижением секреции женских половых гормонов эстрогенов (период постменопаузы и др.);
- одной из причин часто является венозная недостаточность (варикоз), наиболее распространенная у женщин;
- у женщин менее мощный околосуставной мышечный слой, поддерживающий сочленение, поэтому остеоартроз у них встречается чаще, чем у мужчин.
Что такое остеоартроз у мужчин:
- наиболее частые его причины – травмы и тяжелые физические нагрузки;
- этиология нарушения кровообращения нижних конечности имеет артериальный характер – сужение артерий при облитерирующем эндартериите и облитерирующем атеросклерозе.
Симптомы
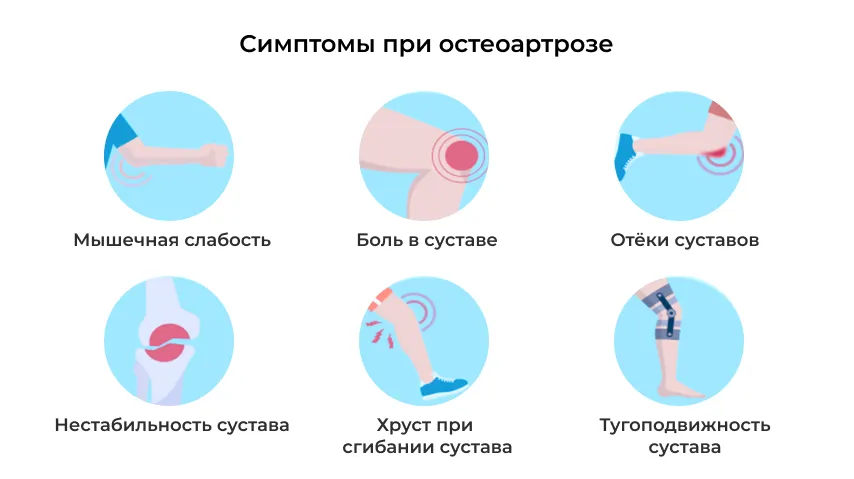
Течение остеоартроза - хроническое прогрессирующее с постепенно нарастающей симптоматикой. Ведущим симптомом при остеоартрите являются суставные боли, вызванные воспалением синовиальной оболочки (синовитом), защитным спазмом расположенных рядом мышц, нарушением кровообращения в подхрящевом костном слое.
На начальной стадии болей может не быть или они появляются после продолжительной ходьбы. Болезненность проходит, если больной отдохнет, что говорит об ее механическом характере. Мышечный спазм поддерживает постоянную боль, усиливающуюся при определенных движениях.
Иногда у таких пациентов возникает легкая утренняя скованность. Проходит она достаточно быстро – через 15-30 минут после того, как человек начинает двигаться.
При наличии постоянных ноющих воспалительно-спазматических болей внезапно могут появляться острые болевые приступы, полностью блокирующие движения. Они связаны с ущемлением «суставной мыши». Боль может пройти после осторожного движения – большинство пациентов умеют с ней справляться, используя подобранные методом исключения движения.
Остеоартроз характеризуется наличием хруста или щелчков при сгибании конечности – следствием отсутствия конгруэнтности - совместимости суставных поверхностей.
Одним из симптомов заболевания является изменение суставной формы за счет разрастания остеофитов. Деформированное сочленение болит и ноет на погоду, после тяжелых нагрузок, при обострении синовита. Но болевой синдром может и не очень беспокоить больного – это одна из особенностей болезни. Признаком остеоартроза могут быть узелки Гебердена и Бушара – костные разрастания в области мелких суставов пальцев.
Постоянный рефлекторно-защитный мышечный спазм поддерживает болезненность и постепенно приводит к слабости, а также атрофии (простыми словами - уменьшении в объеме) мышц.
Механическое раздражение суставных тканей вызывает воспалительный процесс в синовиальной оболочке. Он то обостряется, то затухает. При обострении болезненность усиливается, сустав может увеличиваться в объеме за счет отечности. Иногда кожа над ним слегка краснеет. Чаще всего синовиты развиваются в колене и в мелких межфаланговых суставчиках кисти.
Со временем патологические изменения могут привести к нестабильности сустава – привычным вывихам и подвывихам. В области колена этому способствуют изменения в надколеннике.
Виды остеоартроза
Разработано несколько классификаций остеоартрита. В соответствии с МКБ-10 выделяют следующие виды остеоартроза:
- полиартроз (артроз более чем одного сустава, двустороннее поражение одних и тех же суставов) – код M15;
- ОА тазобедренного сустава (коксартроз) – код М16;
- ОА колена (гонартроз) – код М17;
- ОА I запястно-пястного сустава – код М18;
- другие ОА – код М19.
Выделяют также первичную и вторичную, генерализованную и локализованную формы остеоартрита. Существует классификация по локализации патологического процесса.
Первичный и вторичный
Первичным или идиопатическим называется остеоартрит, причину которого установить не удалось, несмотря на проведенное обследование. К первичному остеоартрозу относятся и возрастные изменения.
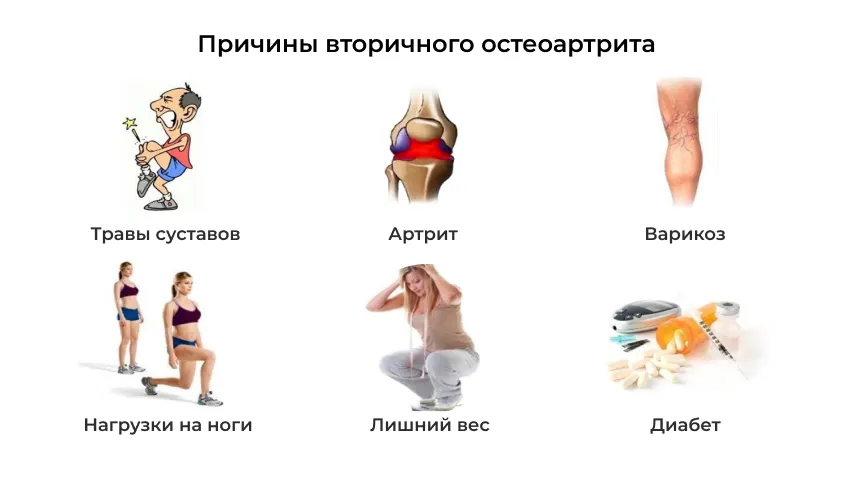
Вторичный остеоартрит всегда имеет причину: различные травмы и заболевания суставов.
Генерализованный и локализованный
Если патологический процесс развивается в 3-х и более суставах, то он считается генерализованным (распространенным). К генерализованным остеоартритам относят поражения нескольких крупных или множественное поражение мелких межфаланговых суставов, а также формы остеоартрита с эрозивным (быстро прогрессирующим разрушением костной ткани) поражением суставных тканей.
Локализованный остеоартрит – это патология менее трех сочленений. Часто это единичные или симметрично расположенные сочленения – коленное, тазобедренное (ТБС), локтевое и др.
По локализации
Наиболее распространенными локализациями остеоартрита являются следующие.
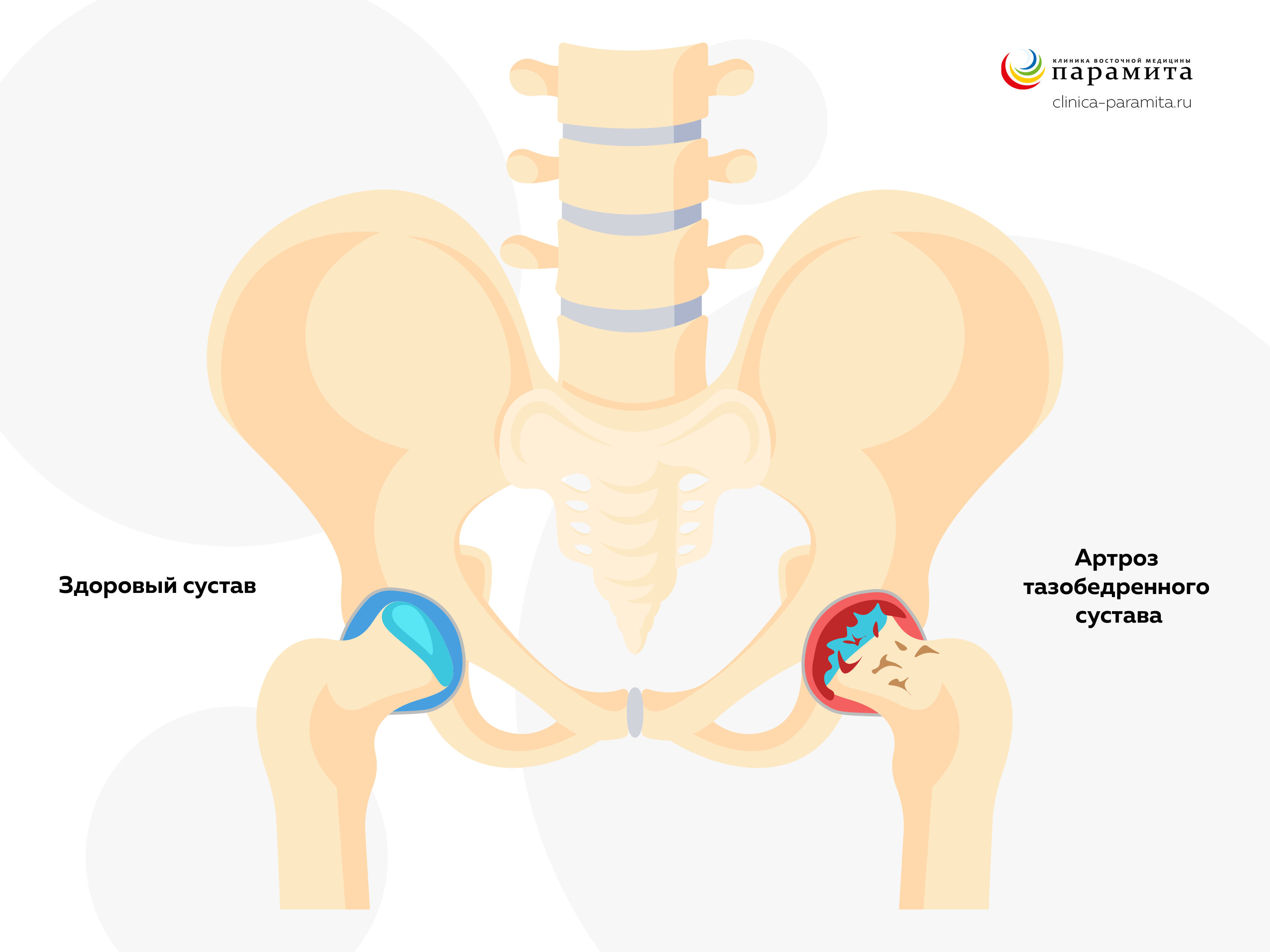
Коксартроз (ОА ТБС) – чаще развивается у мужчин, протекает мучительно, так как в процесс вовлекаются и другие сочленения нижних конечностей, особенно часто коленные. Характерны постоянные ноющие боли, усиливающиеся при нагрузках, отдающие в колени и стопы. Иногда при минимальных изменениях на рентгенограмме больной не может ходить из-за боли.
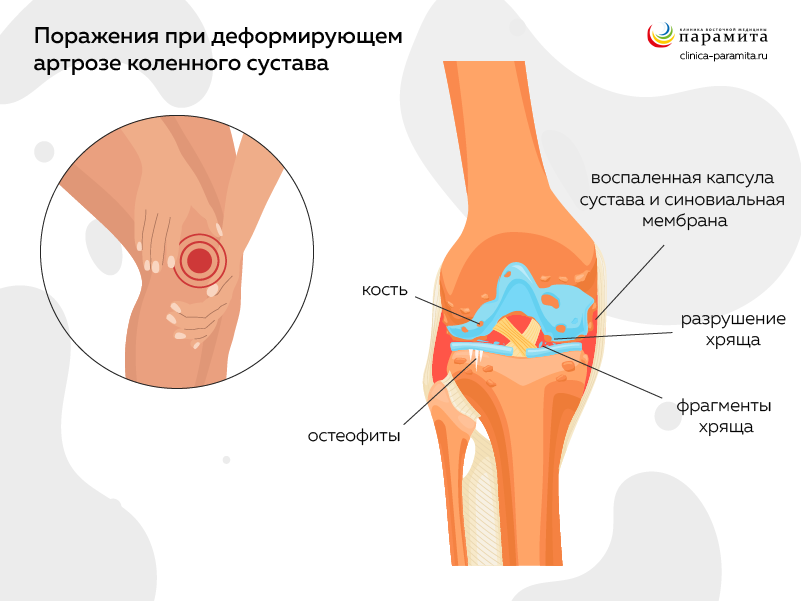
Гонартроз (ОА колена) — самый частый вид остеоартрита, страдают им преимущественно женщины. Так как именно у женщин чаще имеется варикоз. Характерно частое обострение синовитов и прогрессирование суставных деформаций. Болезненность может быть значительной, но полная неподвижность встречается редко.
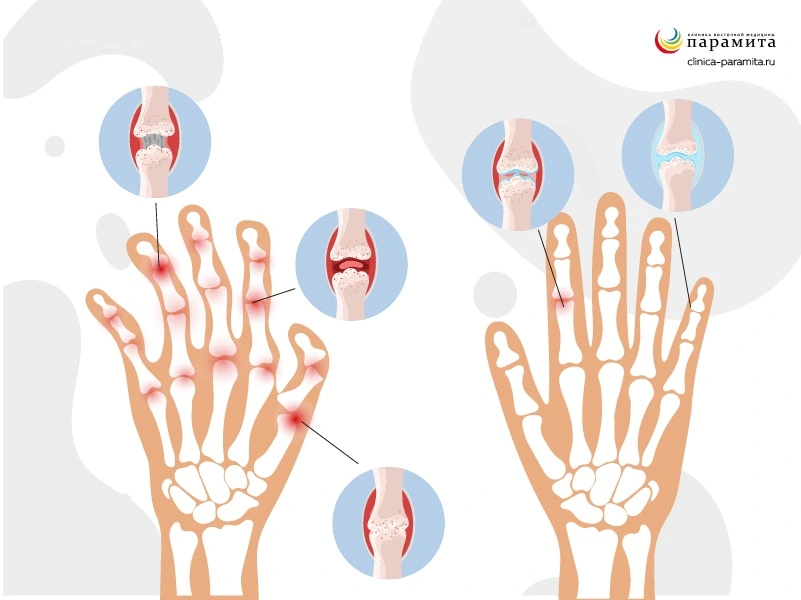
Остеоартроз мелких суставчиков кистей и пальцев рук, I запястно-пястного сустава. В основном страдают женщины, так как их деятельность часто связана с мелкой моторикой рук. Падение уровня эстрогенов в крови во время постменопаузы усугубляет течение заболевания. Тяжелым прогрессирующим видом является эрозивный остеоартрит пальцев рук. Одним их характерных признаков является наличие на пальцах узелков Гебердена и Бушара как следствие разрастания остеофитов. Он может начинаться достаточно остро и быстро приводить к разрушению сочленений.
Остеоартрит локтевого сустава – часто имеет посттравматическое происхождение, реже развивается после воспаления. Проявляется болями и ограничением подвижности, особенно при полном сгибании-разгибании.
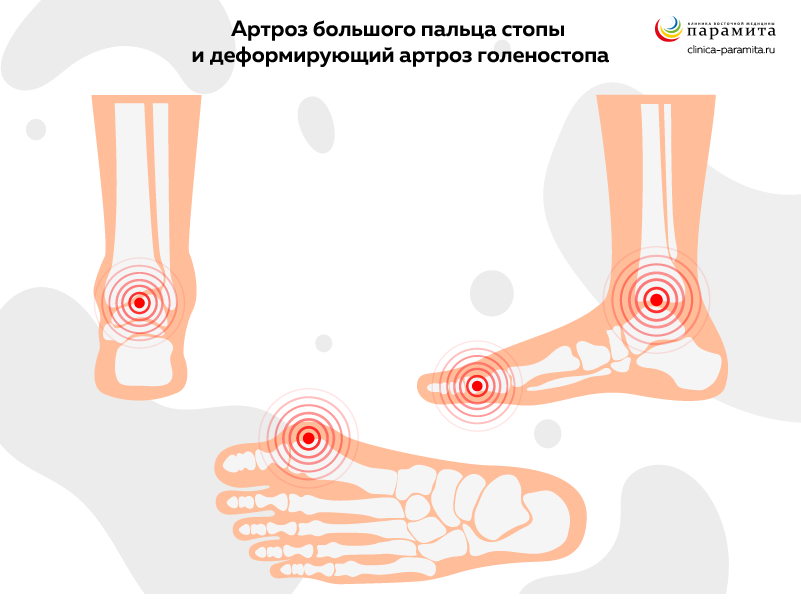
Остеоартрит голеностопа – встречается реже и обычно является следствием травмы или перенесенного артрита. Иногда осложняется бурситом. Сопровождается частыми рецидивами синовита.
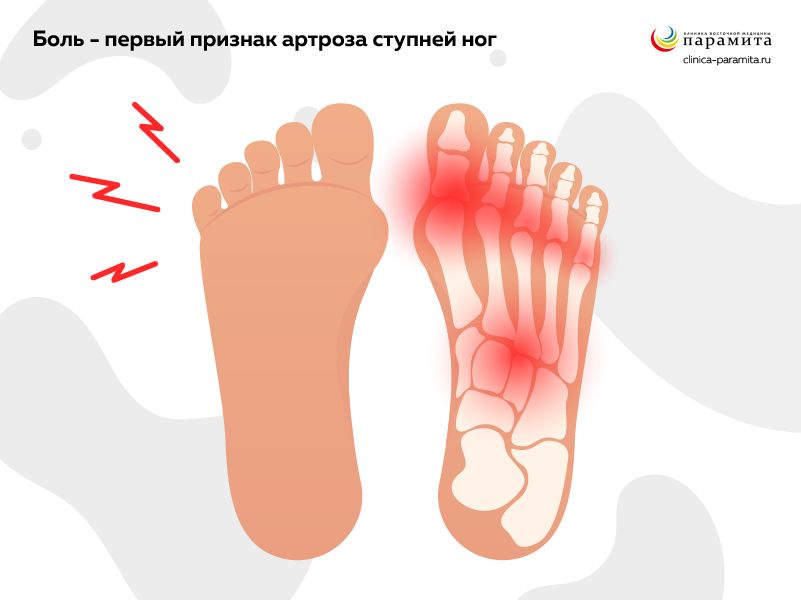
Остеоартрит стопы – не самая частая локализация. Развивается у спортсменов-легкоатлетов и лиц, профессия которых связана с продолжительным стоянием или хождением. Поражаются мелкие суставчики, преимущественно у основания первого пальца. Состояние мучительное – ходить таким лицам трудно из-за боли. Для коррекции движения в суставах требуется индивидуально подобранная ортопедическая обувь.
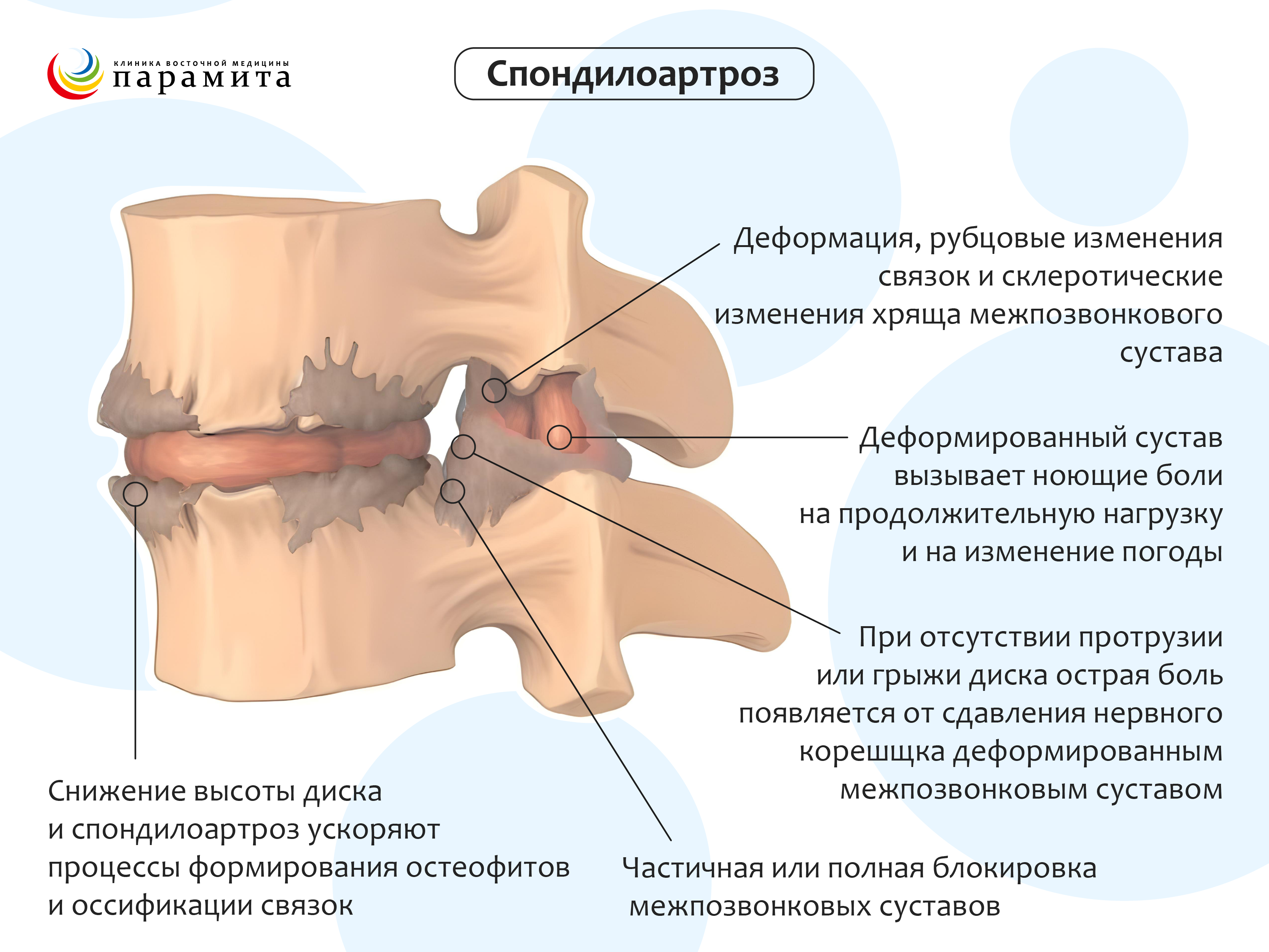
Спондилоартроз (остеоартрит позвоночника) – поражаются мелкие межпозвонковые (фасеточные) суставчики. Часто является следствием болезни Бехтерева (аутоиммунного воспалительного поражения суставов позвоночника). Характерно разрастание остеофитов с формированием неподвижности позвоночного столба в сочетании с постоянными ноющими болями. При шейном и поясничном спондилоартрозе могут появиться боли в шее по типу прострелов из-за травмирования нервов остеофитами.
По степени тяжести
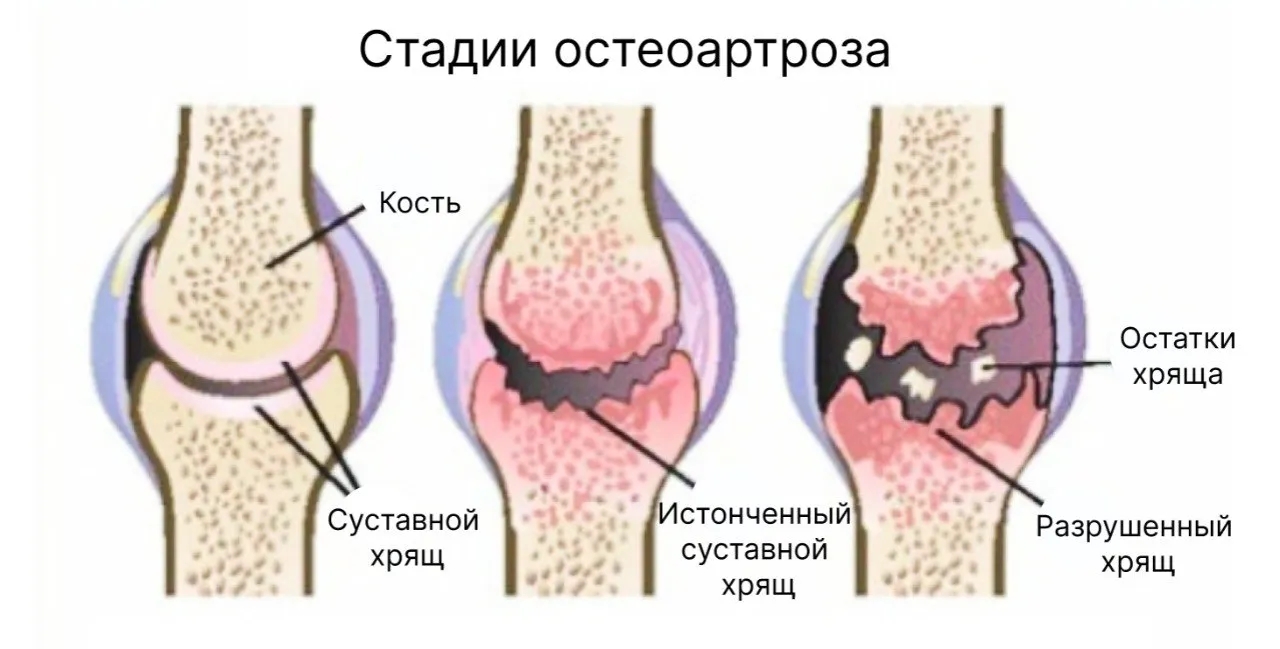
Клинико-морфологическая классификация. Стадии остеоартроза:
- Ранняя стадия – внешних изменений нет. Но под воздействием различных факторов постепенно изменяется структура и функции мягких тканей. Периодически воспаляется синовиальная оболочка, она начинает вырабатывать меньше питательных веществ, необходимых для гиалинового хряща. Болезненность беспокоит не всегда. Ее появление инициировано микротравмами, обострением синовита, мышечным спазмом.
- Средняя (прогрессирующая) – атрофируется хрящ, снижается его амортизация, страдает подхрящевая кость. На этом этапе боли связаны с периодически обостряющимися синовитами (припухлость, болезненное сковывание движений по утрам). На рентгене видны начальные признаки ОА: сужение суставной щели.
- Тяжелая деструктивная – активное растрескивание гиалиновое хряща с образованием «суставных мышей». В процесс вовлекается подхрящевые слои кости. Они сдавливаются за счет микропереломов и прорастают соединительной тканью (склерозируются). Травмирование запускает процесс разрастания кости в виде остеофитов (рентгенологический признак). Синовиальная щель резко сужена или совсем отсутствует. Выраженная суставная деформация. Болевой синдром связан с ущемлением остеофитами нервных окончаний. Характерно появление привычных подвывихов и острых внезапных болей, связанных с ущемлением «суставных мышей». Отсутствие гиалинового покрытия и плотное соприкосновения костей сочленений способствует их сращению и неподвижности (анкилозу). Полное обездвиживание встречается редко, но сильно страдает качество жизни человека.
Диагностика
На первичной консультации ортопед собирает анамнез (все, что может рассказать о болезни пациент), проводит осмотр и выставляет предварительный диагноз. Для подтверждения и уточнения диагноза назначается обследование, на которое пациент дает свое согласие:
- Рентгенография и КТ – выявляются костные деформации.
- УЗИ и МРТ – четко видны особенности изменения мягких тканей.
- Артроскопия – исследование, позволяющее врачу визуально рассмотреть суставную полость.
- Общеклинические, биохимические, иммунологические анализы крови для исключения вторичного остеоартрита. Исследование синовиальной жидкости, взятой методом прокола суставной капсулы или в процессе диагностической артроскопии.
- Консультации эндокринолога, ревматолога и др. специалистов в случае необходимости.
Как лечить остеоартроз
На основании клинических данных и обследования лечащий врач устанавливает диагноз и назначает комплексное лечение - консервативное и оперативное. Основные цели лечения:
- устранение боли – это первая задача;
- подавление прогрессирования болезни;
- предупреждение инвалидизации;
- восстановление нормального качества жизни больного.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по Zoom | 3500 руб. |
Консервативное лечение включает различные методы фиксации сочленения, медикаментозную терапию, физиолечение, комплексы лечебной гимнастики и массажа, традиционные методы восточной терапии. При отсутствии результата от консервативного лечения проводится операция с последующей реабилитацией.
Методы фиксации и разгрузки
При сильных болях или нестабильности сустава лечение начинают с фиксации конечности в правильном безболезненном положении. Нужные ортопедические конструкции подбираются ортопедом:
- ортезы – жестко фиксируют пораженное сочленение в нужном положении; предупреждают вывихи и подвывихи;
- бандажи – мягкая тканевая фиксация пораженного сустава; например, при гонартрозе важную роль играют наколенники;
- тейпирование – мягкая фиксация клейкими эластичными лентами;
- трости или костыли – опора на них дает разгрузку больной конечности.
Проводить длительную фиксацию не рекомендуется – это вызывает атрофию мышц, что увеличивает нагрузку на сочленение.
Медикаментозное лечение
Назначаются следующие лекарственные препараты (ЛП) от остеоартроза суставов:
1. Базисные хондропротекторы ХП (симптоматические ЛП медленного действия – SYSADOA) – обеспечивают медленное, но продолжительное обезболивание и восстановление хрящевой суставной ткани. К SYSADOA относятся:
- хондроитина сульфат (Структум),
- глюкозамина сульфат (Дона),
- их сочетание (Терафлекс),
- препараты гиалуроновой кислоты (ГК - Гиалуронан, Остенил),
- неомыляемые соединения сои и авокадо (Пиаскледин 300).
Инъекционные хондропротекторы назначают курсом в виде 10 – 20 внутримышечных инъекций или до 3-х внутрисуставных инъекций. ХП для приема внутрь принимаю до полугода. Лекарства на основе ГК вводят в суставную полость.
2. Симптоматические ЛП быстрого действия – простые обезболивающие (Парацетамол) и группа НПВС (нестероидных противовоспалительных средств). Сначала назначают Парацетамол – он дает минимум побочек и хорошо сочетается с хондропротекторами, усиливающими его обезболивающее действие.
Использование НПВС помогает снять воспаление и боль при остеоартрите, но при общем длительном воздействии на организм эти ЛП вызывают раздражение слизистой желудка с образованием язв и кровотечений. Их сочетание с ХП позволяет снизить дозировку НПВС, эффективно устранив боль. Для лечения остеоартрита применяют НПВС последнего поколения, оказывающие минимальные побочные эффекты на желудок – Мовалис, Нимесулид, Целекоксиб.
3. При сильных болях, вызванных синовитом, в суставную полость вводят глюкокортикоидные средства.
4. Восстановить дефицит синовиальной жидкости можно при помощи вязкого гелеобразного полимера (Нолтрекс). Вводится в суставную полость, на курс 3 процедуры с интервалами в неделю.
5. Миорелаксанты (Мидокалм) – способствуют устранению болезненного мышечного спазма.
Физиотерапия
В состав комплексного лечения остеоартрита входят следующие физиотерапевтические процедуры:
- электро- и фонофорез – введение лекарственных растворов и гелей (мазей) при помощи электрического тока или ультразвука; обезболивающий эффект;
- лазеро- и магнитотерапия – улучшение кровообращения, обмена веществ, подавление процессов разрушения;
- парафиновые, грязевые и озокеритовые аппликации – снимают болезненный мышечный спазм, запускают процессы реабилитации.
ЛФК
Лечебная гимнастика – это комплекс упражнений, разработанных специально для лиц, страдающих ОА, укрепляющих и расслабляющих мышцы, улучшающих кровообращение, восстанавливающих двигательную активность. Основные принципы ЛФК при остеоартрите:
- занятия назначаются врачом и проводятся под контролем инструктора ЛФК;
- курс ЛФК проводится только в период ремиссии;
- эффективно только регулярное выполнение упражнений;
- повышение нагрузок должно быть постепенным, а выполнение упражнений плавным, без резких движений;
- между выполнением отдельных упражнений необходимо полное мышечное расслабление;
- появление боли должно стать сигналом для прекращения выполнения упражнения – тренировки «через боль» недопустимы; необходимо также ограничить на время двигательную активность, обеспечивать больной конечности покой и только после полного исчезновения болезненности продолжить занятия ЛФК.
На начальном этапе проводится лечение положением пораженного сустава – ему придается положение, способствующее полному мышечному расслаблению с устранением болезненности при стабилизации сочленения. В дальнейшем присоединяются другие упражнения, их выполняют в положении разгрузки конечности (например, для сочленений ног – лежа на спине). Примерный комплекс упражнений при гонартрозе:
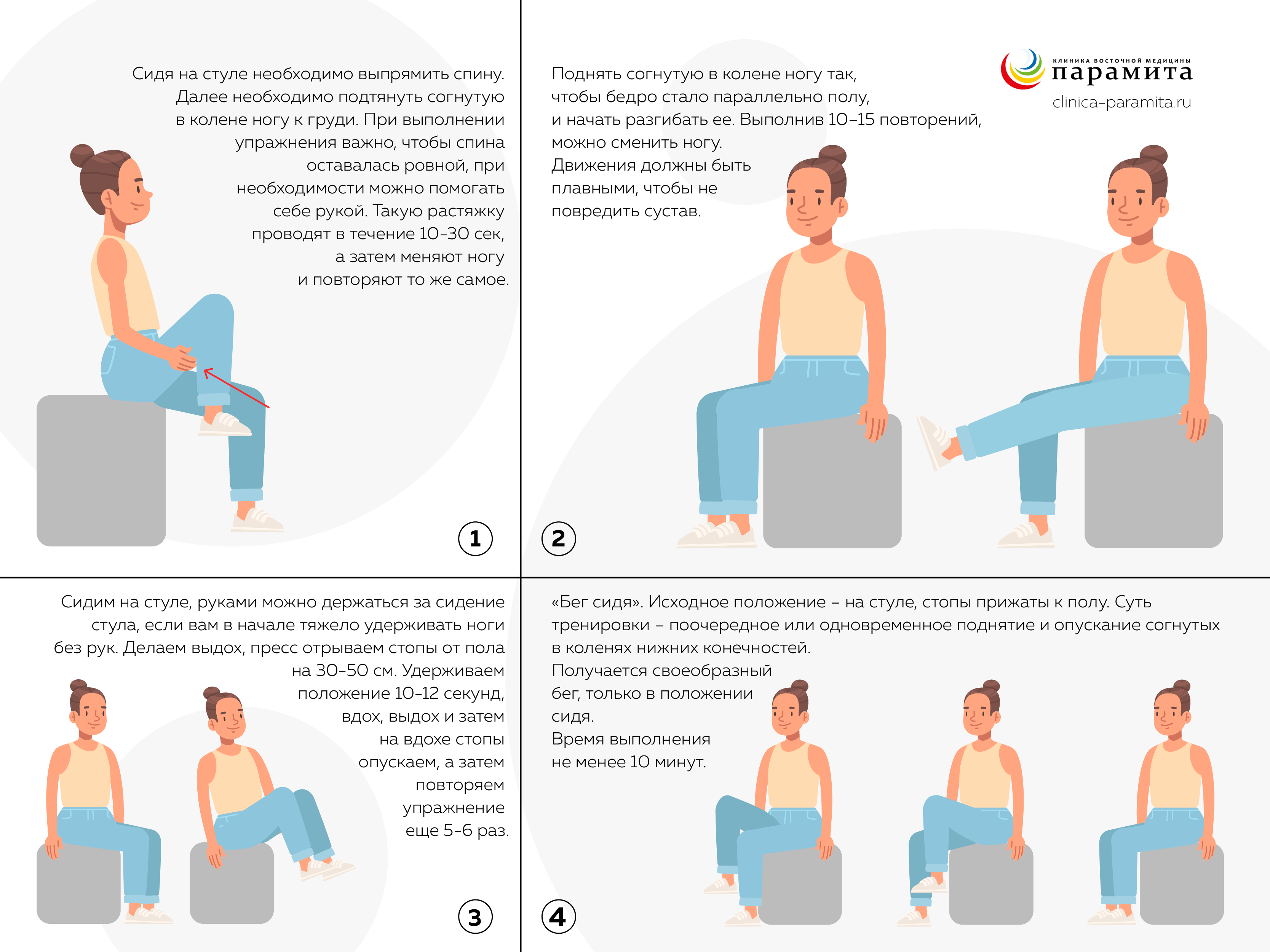
Рекомендуются также занятия плаванием, специально подобранные инструктором упражнения йоги и других методик с плавным выполнением упражнений.
Массаж
Курсы медицинского массажа назначаются на стадии ремиссии. Проводится 10-15 ежедневных процедур. Воздействие специальных массажных приемов улучшает кровообращение, стимулирует восстановительные процессы в тканях и эластичность мышц.
Лечение методами восточной медицины
Эффективность лечения остеоартроза значительно увеличивается при использовании таких методик. Их применение часто позволяет избежать хирургического вмешательства. К эффективным методам восточной терапии относятся:
1. Рефлексотерапия (РТ) – различные способы воздействия, стимулирующие ответную рефлекторную реакцию со стороны патологически измененных тканей. Виды РТ:
- иглоукалывание в точки на поверхности тела;
- аурикулотерапия – иглоукалывание на поверхности ушной раковины;
- акупрессура – точечный массаж;
- моксотерапия – прижигание или прогревание точек;
- фармакопунктура – введение в точки лекарственных коктейлей;
2. Гирудотерапия – пиявки улучшают циркуляцию крови, они особенно эффективны при вторичном ОА на фоне варикоза.
3. Курсы лечения у врачей - мануалиста и остеопата.
4. Фитотерапия – лечение лекарственными травами.
Правильный выбор восточных методик и их сочетание с современными медицинскими технологиями позволяет специалистам клиники «Парамита» быстро поднимать своих пациентов на ноги, возвращая им достойное качество жизни.
Хирургическое лечение
К операции следует прибегать при наличии четких показаний, это:
- не снимающиеся на протяжении длительного времени боли;
- присоединение к асептическому воспалительному процессу инфекции;
- внутрисуставные повреждения – переломы, «суставные мыши» и др.;
- суставные деформации, затрудняющие движение (рентгенологический признак);
- полный или частичный анкилоз.
При наличии показаний проводятся следующие операции:
- Остеотомия – удаление остеофитов и правильное распределение нагрузки; на нижних конечностях часто создаются условия, при которых основную нагрузку принимает на себя здоровая нога.
- Артроскопический дебридмент и лаваж сустава – с помощью артроскопа суставная полость очищается от хрящевых и костных осколков, промывается (лаваж); эффект продержится 1 – 2 года.
- Артродез – создание условий для полного сращения поверхностей костей сочленения. Болевой синдром устраняется, но сустав становится полностью неподвижным.
- Эндопротезирование – удаление пораженного сустава и установка протеза. На сегодняшний день – самая эффективная операция. При правильной реабилитации такой протез прослужит не менее 20 лет.
Эффективность хирургического лечения во много зависит от последующих реабилитационных мероприятий с полным курсом консервативной терапии.
Осложнения остеоартроза
Заболевание необходимо лечить на любой стадии. Если этого не сделать, развиваются следующие осложнения остеоартрита:
- постоянно нарастающие ноющие боли, усиливающиеся при небольшой нагрузке;
- нестабильность сустава приведет к подвывихам, сопровождающимся гемартрозом (кровоизлиянием в суставную полость) и угрозой инфицирования сустава;
- формирование анкилоза – полной суставной неподвижности;
- деформация суставов – не просто косметический дефект, но и невозможность выполнять определенные действия, возможность самообслуживания;
- значительное снижение качества жизни.
Профилактика
Для предупреждения развития заболевания необходимо соблюдать рекомендации, разработанные специалистами. Профилактика остеоартроза включает:
- занятия посильными видами спорта, правильное регулярное питание;
- исключение продолжительного пребывания на ногах, тяжелых повторяющихся нагрузок; все нагрузки должны сочетаться с отдыхом;
- своевременное лечение любой патологии костно-мышечной системы; ношение удобной обуви;
- контроль веса; избыточная масса тела увеличивает риск развития ОА;
- отсутствие вредных привычек – табакокурение и злоупотребление спиртным нарушают кровообращение и усугубляют течение остеоартроза.
Частые вопросы
Диагноз остеоартроза – это не приговор. Уровень современной медицины делает возможным избавление человека от боли и обеспечение ему достойного уровня жизни. Все необходимое лечение в Москве можно получить в медицинском центре «Парамита». Все подробности об услугах – на нашем сайте.
Литература
- Алексеева Л.И. Медикаментозное лечение остеоартроза // РМЖ. – 2012. – № 19 (22). – С. 996–1002.
- Коршунов Н.И. Хондропротективная терапия больных остеоартрозом. Фарматека, 2008, 12(66): 71-74.
- Национальные рекомендации по лечению остеоартроза. АРР, 2012.
- Souich P. Immunomodulatory and antiinflammatory effects of chondroitin sulphate.Eur Musculoscel Rev 2009;4(2):8–10.






