Лечение гнойного бурсита

- Лечим плечевой бурсит без НПВС и гормонов
- Снятие боли в плече уже через 2-3 сеанса!
- Совмещаем восточные и западные методики
 Грачев Илья Илларионович
Грачев Илья Илларионович
 Ефремов Михаил Михайлович
Ефремов Михаил Михайлович
Боль в суставе, краснота и отек, которые нарастают за несколько часов, – это повод немедленно обратиться к врачу. Гнойный бурсит – одно из тех состояний, где промедление напрямую влияет на исход лечения.
В этой статье разберем, что происходит в суставной сумке при гнойном воспалении, как отличить его от других форм бурсита, какие методы диагностики и лечения применяют сегодня и как восстановиться без рецидивов.
Что такое гнойный бурсит
Гнойный бурсит – это острое бактериальное воспаление бурсы, при котором в ее полости накапливается гной. В Международной классификации болезней (МКБ-10) гнойный бурсит обозначается кодом M71.0 – «Абсцесс синовиальной сумки» и входит в группу M70-M71 «Болезни мягких тканей».
Механизм развития заболевания выглядит так: бактерии проникают в полость бурсы, запускают воспалительную реакцию, и в замкнутом пространстве начинает скапливаться гнойный экссудат (жидкость с лейкоцитами, бактериями и тканевым детритом – продуктами распада клеток). Давление внутри бурсы растет, окружающие ткани сдавливаются, инфекция может распространяться дальше – на кожу, мышцы, кость.
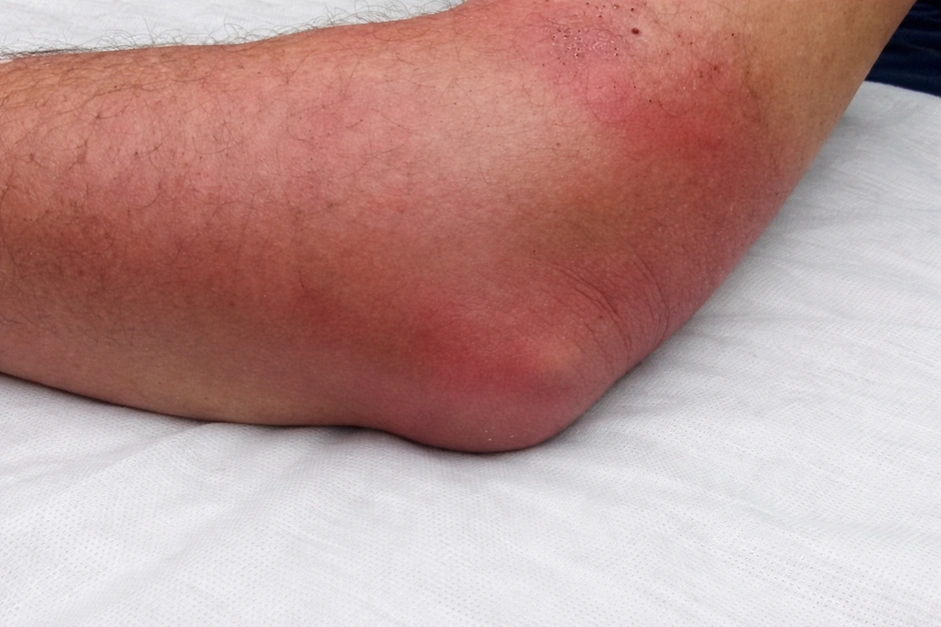
Гнойный бурсит протекает значительно тяжелее, чем серозный (без инфекции) или хронический: температура поднимается до 38-40°C, боль становится пульсирующей, а без лечения заболевание переходит в жизнеугрожающие осложнения – флегмону (разлитое воспаление жировой клетчатки) и сепсис (заражение крови).
Любая форма бурсита имеет серьезные осложнения, поэтому не стоит затягивать с лечением.Посмотрите, насколько просто можно вылечить заболевание за 10-12 сеансов.
Причины и возбудители гнойного бурсита
Гнойный бурсит причины имеет разные, но объединяет их одно – бактерии попадают внутрь бурсы одним из нескольких путей.
Как инфекция попадает в бурсу:
- через повреждения кожи – порезы, ссадины, занозы, укусы в области сустава; это самый распространенный механизм у здоровых людей;
- гематогенный путь – бактерии переносятся с кровью из удаленных очагов инфекции: кариозных зубов, фурункулов, хронического тонзиллита;
- лимфогенный путь – занос по лимфатическим сосудам из воспаленных соседних тканей;
- ятрогенное заражение – нарушение правил асептики при пункции сустава, внутрисуставной инъекции или операции в хирургии;
- контактное распространение с окружающих структур – при флегмоне (разлитом гнойном воспалении без четких границ), абсцессе или остеомиелите (воспалении кости).
В 80-90% случаев гнойного бурсита виновен золотистый стафилококк (Staphylococcus aureus), в том числе MRSA-штаммы, устойчивые к метициллину. Реже выявляют стрептококки групп A и B, грамотрицательные бактерии (Pseudomonas, E. coli) – обычно у пациентов с ослабленным иммунитетом.
Вероятность развития гнойного бурсита выше у людей с:
- сахарным диабетом – нарушенное кровоснабжение тканей снижает местную защиту;
- ревматоидным артритом – хроническое воспаление делает суставные структуры уязвимее;
- иммунодефицитными состояниями, включая ВИЧ-инфекцию и прием иммуносупрессоров;
- хронической почечной недостаточностью;
- длительным приемом кортикостероидов (гормональных противовоспалительных препаратов);
- профессиональными нагрузками с постоянным давлением на суставы – шахтеры, укладчики плитки, спортсмены.
Виды гнойного бурсита
Классификация бурситов по расположению бурсы имеет практическое значение: от локализации зависят тяжесть течения, доступность для дренирования и риск осложнений.
| Вид | Локализация | Особенности |
|---|---|---|
| Поверхностный подкожный | Препателлярный (перед надколенником), олекранонный (локоть), ахиллобурсит | Поражается чаще всего – бурса близко к коже, легче травмируется |
| Глубокий | Поддельтовидный (плечо), подвздошно-гребешковый (пах), трохантерный (бедро) | Труднее диагностируется, выше риск распространения на суставную полость |
| По суставу | Коленного, локтевого, плечевого, тазобедренного | Коленный сустав поражается наиболее часто |
Поверхностные бурсы поражаются в 3-4 раза чаще глубоких – они расположены прямо под кожей и первыми получают повреждения при травмах. Воспаление глубокой бурсы коленного сустава опаснее: рядом находятся крупные сосуды и нервы, а гной может проникнуть в полость самого сустава.
Симптомы гнойного бурсита
Симптомы гнойного бурсита появляются быстро – нередко за 12-24 часа картина разворачивается полностью.
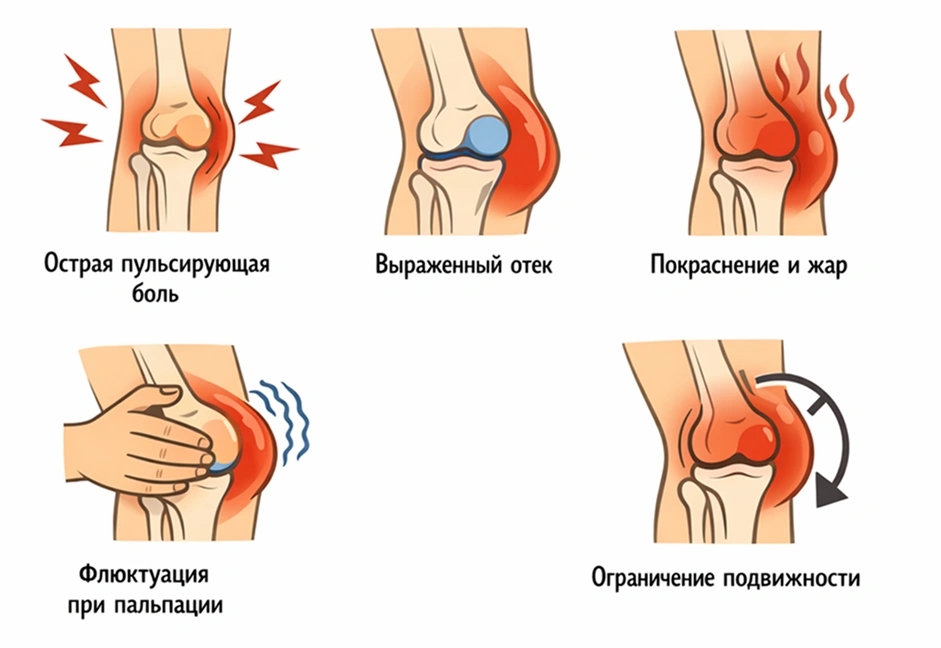
Местные проявления:
- острая пульсирующая боль в области пораженного сустава, которая усиливается при движении и ночью;
- выраженный отек с четкими границами – мягкое, упругое выбухание над суставом;
- покраснение кожи и локальное повышение температуры: кожа над бурсой горячая на ощупь;
- при пальпации (ощупывании) – напряжение тканей и флюктуация (ощущение зыбкого «переливания» жидкости внутри);
- ограничение подвижности сустава – сгибание и разгибание болезненны или невозможны.
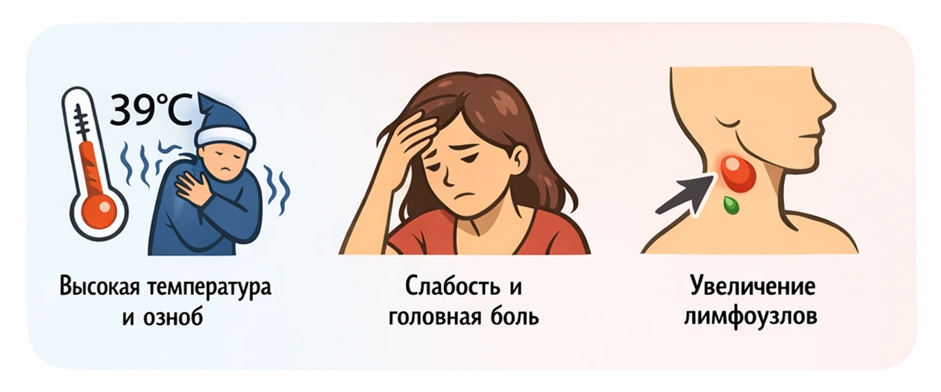
Симптомы бактериальной инфекции, которые влияют на весь организм:
- повышение температуры тела до 38-40°C с ознобом;
- общая слабость, головная боль, снижение аппетита;
- увеличение лимфатических узлов рядом с очагом воспаления.
При отсутствии лечения гнойник может вскрыться самопроизвольно через кожу с образованием свищевого хода (свищ – канал, по которому гной постоянно вытекает наружу). Это не означает выздоровления: инфекция остается внутри, а свищ будет рецидивировать.
Отличие от негнойного бурсита – в выраженности симптомов. При серозном бурсите отек есть, но боль умеренная, температура тела нормальная или субфебрильная (до 37,5°C), состояние не нарушено.
Диагностика гнойного бурсита
Диагностика направлена на три задачи: подтвердить гнойный характер воспаления, установить возбудителя и оценить, насколько далеко распространился процесс. От этого зависит, ограничатся ли пункцией или потребуется операция.
- Осмотр и лабораторные данные. Хирург оценивает форму и границы отека, температуру кожи, флюктуацию. Анализы крови фиксируют признаки бактериального воспаления: лейкоцитоз выше 10×10⁹/л, рост СОЭ (скорость оседания эритроцитов) и СРБ (С-реактивный белок – наиболее чувствительный маркер острой инфекции). Эти анализы помогают также отслеживать динамику на фоне лечения.
- Пункция. Диагностическая пункция бурсы дает самый точный ответ. Врач прокалывает бурсу тонкой иглой, забирает содержимое и сразу видит характер жидкости: мутный гной – признак бактериального процесса. Материал отправляют на бактериологический посев для определения возбудителя и его чувствительности к антибиотикам. Без этих данных антибиотик выбирают «вслепую», что снижает эффективность лечения.
- Инструментальные методы. УЗИ – первичный метод: показывает объем жидкости в бурсе, ее характер (однородная или с включениями), состояние окружающих мягких тканей; проводится быстро и без лучевой нагрузки. МРТ назначают при подозрении, что воспаление распространилось на мышцы, кость или суставную полость – на снимках это видно отчетливо. Рентгенография – используется для исключения остеомиелита и выявления кальцинатов (отложений кальция) при хроническом бурсите; изменения костей хорошо видны на снимках.
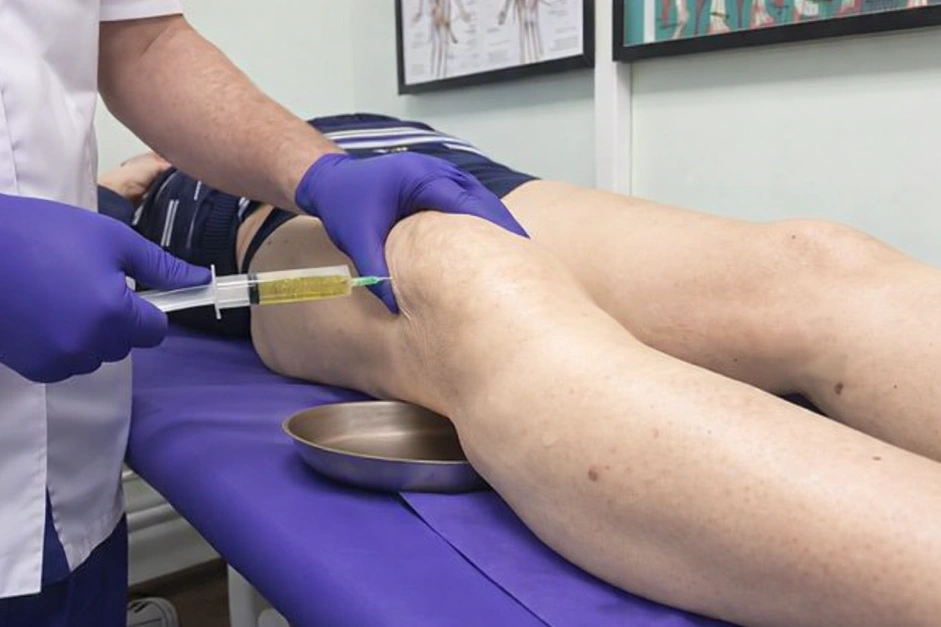
Как лечить гнойный бурсит
Лечение гнойного бурсита – преимущественно хирургическое. Антибиотики обязательны в любом случае, но без механического удаления гноя они не справятся: препараты плохо проникают в замкнутую гнойную полость.
Антибиотики назначают сразу после постановки диагноза, не дожидаясь результатов посева. Стартовая схема – защищенные пенициллины или цефалоспорины II–III поколения (они перекрывают основного возбудителя – золотистый стафилококк). Когда приходит посев с чувствительностью к антибиотикам, схему при необходимости корректируют. Продолжительность курса – обычно 10-14 дней.
На ранних стадиях гнойного бурсита выполняют пункцию (прокол) бурсы: содержимое эвакуируют, полость промывают антисептическими растворами. Процедуру повторяют 2-3 раза. Если после нескольких пункций воспалительный процесс не стихает – переходят к операции.
Операция проводится под местной или общей анестезией: хирург вскрывает полость бурсы, удаляет гной, промывает рану антисептиком и устанавливает дренаж. Дренаж (трубка для оттока) остается в ране 2-5 дней.
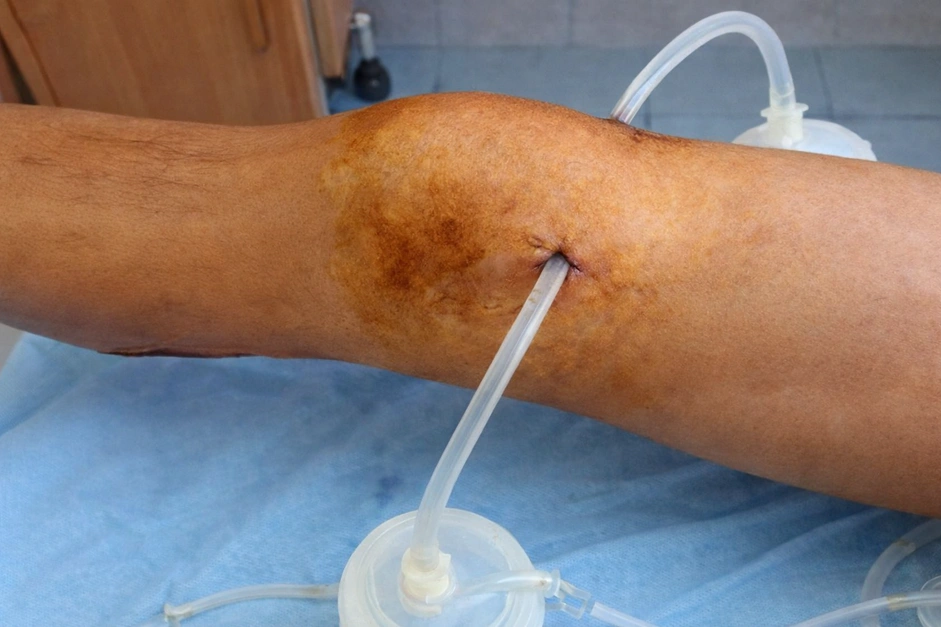
Гнойный бурсит вскрытие требует при:
- обширном поражении;
- неэффективности повторных пункций;
- признаках распространения инфекции на окружающие ткани.
Если после операции бурсит рецидивирует, выполняют бурсэктомию – полное хирургическое иссечение бурсы. Без бурсы сустав функционирует нормально: ее роль берут на себя окружающие ткани.
После устранения гнойного очага и стихания воспалительного процесса подключают физиотерапию – методы, такие как ударно-волновая терапия, лазер и магнитотерапия, способствуют ускоренному восстановлению тканей и улучшению функции сустава.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по Zoom | 3500 руб. |
Лечение в клинике «Парамита»
В нашей клинике мы применяем комбинированный подход: современные методы хирургии и терапии сочетаем с методами восточной медицины. Последние включаются в план лечения на этапе стихания острого воспаления и в период реабилитации – не вместо операции, а совместно с ней.
Методы, которые мы используем на этапе восстановления:
- иглоукалывание – снижает болевой синдром, улучшает местное кровообращение в тканях вокруг сустава;
- фармакопунктура – введение микродоз лекарственных препаратов в акупунктурные точки, усиливает противовоспалительный и анальгетический эффект;
- моксотерапия – прогревание биологически активных точек полынными сигарами, стимулирует регенерацию тканей;
- вакуум-терапия – улучшает лимфодренаж и снижает отечность тканей после операции;
- гирудотерапия (лечение пиявками) – улучшает микроциркуляцию крови, уменьшает застойные явления;
- PRP-терапия (введение обогащенной тромбоцитами плазмы из собственной крови пациента) – ускоряет восстановление поврежденных тканей;
- точечный массаж, мануальные техники – восстанавливают нормальную биомеханику сустава, устраняют мышечный спазм;
- аурикулотерапия и су-джок терапия – рефлекторные методы, снижают болевой порог и активируют защитные механизмы организма;
- фитотерапия – противовоспалительные и иммуностимулирующие растительные сборы, применяются внутрь по назначению врача.
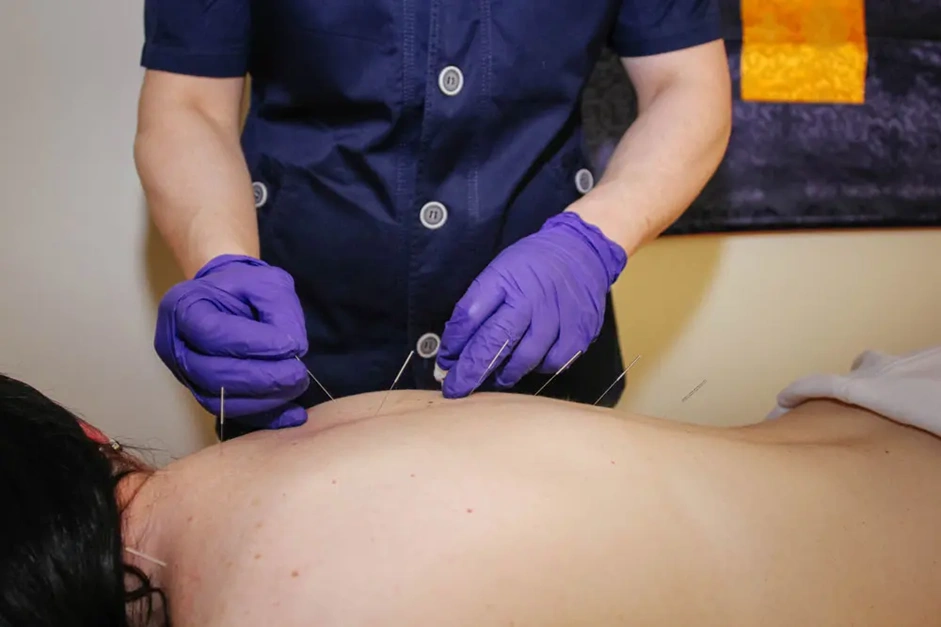
Лечение направлено не только на устранение симптомов, но и на выявление и коррекцию причин, которые привели к заболеванию: нарушений биомеханики, иммунного дисбаланса, хронических очагов инфекции. Такой подход снижает вероятность повторных обострений.
Стоимость лечения бурсита в клинике “Парамита”
| Услуга | Стоимость | |
|---|---|---|
| Иглорефлексотерапия | 4000-6000 руб. | |
| Фармакопунктура | 1500-2000 руб. | |
| Фитотерапия | 3000-6000 руб. | |
| Моксотерапия | 800-2500 руб. | |
| Вакуум-терапия | 1000-1500 руб. | |
| Точечный массаж | 3000-6000 руб. | |
| Мануальная терапия | 1500-4000 руб. | |
| Аурикулотерапия | 4000-6000 руб. | |
| Су-джок терапия | 4000-6000 руб. | |
| Гирудотерапия (использование до 5 пиявок) | 4500 руб. | |
| Гирудотерапия (постановка 1 пиявки) | 900 руб. | |
| PRP-терапия | 7000 руб. | |
| Комплексное лечение суставов (иглорефлексотерапия, вакуумная терапия, Дзю терапия, фармакопунктура) | 9500-11500 руб. |
Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону, указанному на сайте
Возможные осложнения
При несвоевременном обращении к врачу или самолечении гнойный бурсит сустава дает серьезные осложнения:
- флегмона (разлитое гнойное воспаление без четких границ) – инфекция выходит за пределы бурсы и поражает жировую клетчатку, мышцы;
- абсцесс – формирование ограниченного гнойника в окружающих тканях;
- септический артрит – гнойное воспаление самого сустава с быстрым разрушением хрящевой ткани;
- остеомиелит – воспаление кости, лечится длительно и с трудом;
- сепсис (заражение крови) и септический шок – жизнеугрожающее состояние с высокой летальностью;
- свищевые ходы – хронические каналы, по которым периодически выделяется гной;
- рубцовые изменения и кальцинаты – ограничивают подвижность сустава;
- стойкое нарушение функции конечности и снижение трудоспособности.
Своевременное лечение – в первые 24-48 часов от появления симптомов – позволяет обойтись консервативными методами и избежать большой операции. Промедление на 2-3 дня нередко меняет тактику с пункции на вскрытие и дренирование.
Совмещаем проверенные техники востока и иновационные методы западной медициныПодробнее о нашей уникальной методике лечения бурситов
Профилактика гнойного бурсита
Большинства случаев заболевания можно избежать при соблюдении простых правил:
- дезинфицировать даже незначительные ранения кожи в области суставов – хлоргексидин или йод применять сразу, не ждать покраснения;
- требовать соблюдения стерильности при медицинских манипуляциях: любой прокол или укол в область сустава – процедура с риском занесения инфекции;
- лечить хронические инфекционные очаги – кариес, хронический тонзиллит, фурункулез; они являются резервуаром бактерий для гематогенного заноса в бурсу;
- держать под контролем фоновые болезни при их наличии: декомпенсированный сахарный диабет или неконтролируемый ревматоидный артрит многократно повышают риск;
- использовать защитное снаряжение при физических нагрузках – наколенники при занятиях волейболом или работе на полу, налокотники при контактных видах спорта;
- укреплять иммунитет: полноценный сон, сбалансированное питание, умеренная физическая активность;
- пациентам с факторами риска – проходить профилактические осмотры и не откладывать обращение к врачу при первых признаках воспаления в зоне суставов.
Гнойный бурсит – это острое бактериальное воспаление суставной сумки, которое развивается быстро и сопровождается выраженными местными и общими симптомами. Ранняя диагностика и своевременное обращение к врачу определяют исход заболевания и позволяют избежать хирургического вмешательства на более поздних стадиях.
Лечение обязательно включает антибактериальную терапию и удаление гнойного содержимого, поскольку без этого устранить инфекцию невозможно. При правильно подобранной тактике и последующей реабилитации удается восстановить функцию сустава и значительно снизить риск осложнений и повторного воспаления. Профилактические меры и контроль факторов риска играют важную роль в предотвращении заболевания.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по Zoom | 3500 руб. |
Литература:
- Котельников Г.П., Миронов С.П. Травматология и ортопедия: национальное руководство. М.: ГЭОТАР-Медиа, 2011.
- Клинические рекомендации «Инфекции кожи и мягких тканей». Ассоциация травматологов-ортопедов России (АТОР), 2020.
- Stell IM. Septic and non-septic olecranon bursitis in the accident and emergency department – an approach to management. J Accid Emerg Med. 1996;13(5):351-353.
- Laupland KB, Davies HD. Olecranon septic bursitis managed in an ambulatory setting. The DENSE Study Group. J Rheumatol. 2001;28(3):569-573.
- Reilly D, Kamineni S. Olecranon bursitis. J Shoulder Elbow Surg. 2016;25(1):158-167.
- МКБ-10. Международная классификация болезней 10-го пересмотра. Класс XIII: Болезни костно-мышечной системы и соединительной ткани. М71.0 – Абсцесс синовиальной сумки.
- Räber DA, Friederich NF, Hefti F. Septic arthritis of the knee. Semin Arthritis Rheum. 1999;29(2):131-140.
Главный врач клиники
+7 (495) 198-06-06












