 Грачев Илья Илларионович
Грачев Илья Илларионович
 Ефремов Михаил Михайлович
Ефремов Михаил Михайлович
- Что такое гайморит
- Причины и механизм развития (этиология и патогенез)
- Как проявляется гайморит
- Классификация гайморита
- Возможные осложнения гайморита
- Какой врач и где лечит гайморит
- Диагностика гайморита
- Способы избавиться от гайморита
- Лечение гайморита в клинике «Парамита»
- Профилактика гайморита
- Частые вопросы
Воспаление гайморовых пазух – одно из самых частых заболеваний и осложнений после острых респираторных вирусных инфекций. Его не всегда удается вовремя распознать, поэтому воспалительный процесс переходит в хроническую форму. Своевременное выявление и лечение этого заболевания избавляет пациента от многочисленных осложнений. В московской клинике «Парамита» гайморит лечат европейскими и восточными методами.
Что такое гайморит
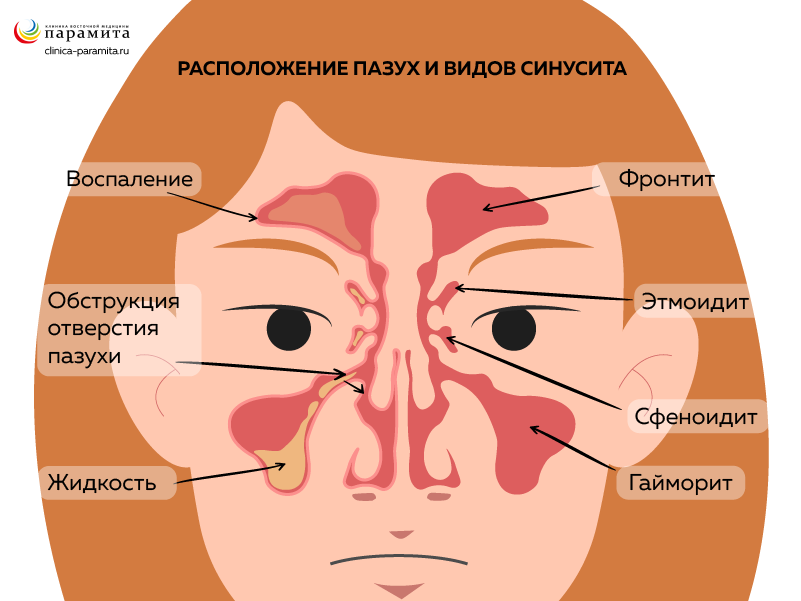
Это инфекционно-воспалительный процесс в гайморовой или верхнечелюстной придаточной носовой пазухе. Всего имеется четыре пары придаточных околоносовых пазух (синусов). Воспалительные процессы в придаточных пазухах могут называться просто синуситами или более конкретно: гайморит, фронтит, этмоидит, сфеноидит.
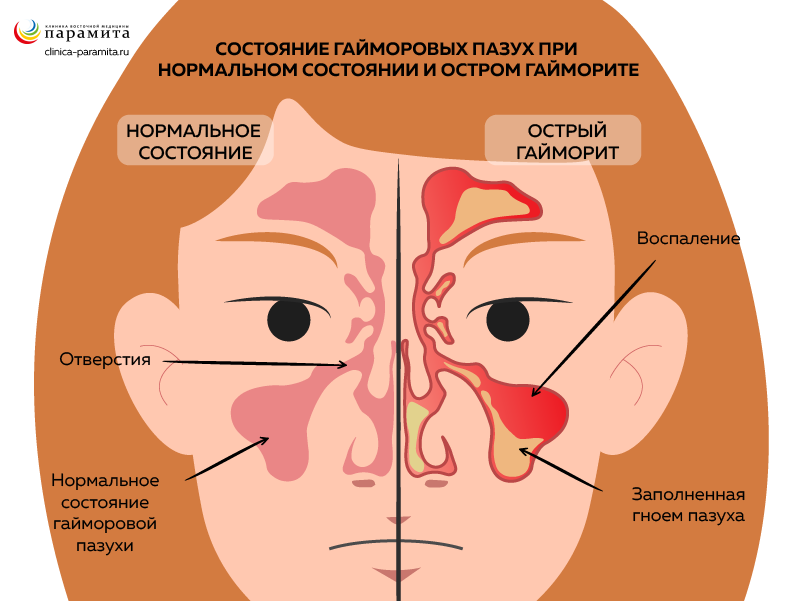
Гайморова пазуха самая большая. Она располагается по сторонам от носа, открывается в средний носовой ход, отделяется от полости рта тонкой костной перегородкой и граничит вверху с глазницей. В гайморовой пазухе вырабатывается дополнительная слизь, способствующая удалению бактерий. Она выполняет также функции терморегуляции, резонатора голоса, увеличивает площадь обонятельной поверхности.
Воспаление гайморовых пазух – очень распространенная патология с тенденцией к постоянному росту заболеваемости в последнее десятилетие. Специалисты постоянно изучают вопрос, отчего появляется гайморит и растет его заболеваемость. Считается, что это связано со снижением иммунитета, высокой распространенностью ОРВИ и появлением микрофлоры, невосприимчивой к антибактериальным средствам. Последнее является следствием бесконтрольного применения населением антибиотиков.
Анатомическое расположение пазухи создает риск распространения патологического процесса на область глаза, ухо и головной мозг. Поэтому верхнечелюстной синусит требует быстрого выявления и адекватного лечения. Несмотря на высокую эффективность современного консервативного лечения, иногда возникает необходимость в проведении хирургических методов лечения. Коды заболевания по МКБ-10:
- острый верхнечелюстной синусит – J01.0
- хронический верхнечелюстной синусит – J32.0
Причины и механизм развития (этиология и патогенез)
Причины гайморита могут быть разными. Причиной острого гайморита является инфекция, развивающаяся на фоне:
- острых респираторных вирусных и бактериальных инфекционных заболеваний;
- хронических воспалительных процессов в носоглотке – ринита, тонзиллита, ларингита, фарингита;
- травм, нарушающих выведение слизи из пазухи;
- аллергических реакций;
- стоматологической патологии и ее лечения, приводящей к нарушению целостности костной перегородки между синусом и ротовой полостью.
Причины возникновения хронического гайморита:
- нелеченый острый воспалительный процесс;
- анатомические особенности строения носовой полости и гайморовой пазухи, приводящие к нарушению оттока слизи.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по Zoom | 3500 руб. |
Предрасполагающие факторы, увеличивающие риск возникновения болезни:
- снижение иммунитета;
- наличие аденоидов или полипов в гайморовой пазухе;
- аллергические процессы;
- аномалии развития тканей носоглотки;
- искривление носовой перегородки.
Острый верхнечелюстной синусит чаще всего начинается на фоне ОРВИ. Если воспаление носит вирусный характер, оно заканчивается выздоровлением или становится бактериальным. Во время любой острой инфекции снижается иммунитет и организм не может подавить размножение бактериальной условно-патогенной микрофлоры, постоянно обитающей в полости носа. Поэтому вслед за вирусной развивается бактериальная патология. Отечность слизистой гайморовой пазухи приводит к тому, что закрываются сообщения между синусом и носовой полостью, слизь не выводится, а скапливается в пазухе, что вызывает бурное размножение бактерий.
Вначале процесс носит негнойный (серозный) характер – это начальная стадия гайморита, но если заболевание не лечить, процесс быстро становится гнойным. Это очень опасно, так как инфекция может проникать в область глазницы, головной мозг, вызывать абсцессы, флегмоны и тяжелые гнойные отиты. Заболеть может любой расположенный рядом орган.
Отчего бывает гайморит с хроническим течением, не всегда понятно. Чаще это случается при недостаточном лечении острого воспалительного процесса. Но не меньшее значение имеет наличие дополнительных предрасполагающих факторов в виде сниженного иммунитета, аллергических заболеваний или анатомических препятствий для оттока воспалительной жидкости из гайморовой пазухи.
Гайморит от зуба (одонтогенный) развивается после прободения перегородки гайморовой пазухи. Это может произойти при неправильно растущем зубе или во время стоматологического лечения. Воспаляется стенка гайморовой пазухи, развивается бактериальная инфекция. Она может быть острой или изначально хронической.
Аллергический синусит развивается на фоне аллергической реакции (заболевания). Возникает сначала воспалительный процесс, затем к нему присоединяется инфекция. Разницу между аллергическим и инфекционным процессом определить удается не сразу.
Как проявляется гайморит
Признаки болезни зависят от особенностей его течения (острый, хронический процесс) и наличия предрасполагающих факторов.
Острый
Если заболевание начинается на фоне ОРВИ, то человек отмечает ухудшение состояния: еще больше повышается температура тела, появляются головная боль, усиливается недомогание. На лице под глазницей появляются болезненные участки, в этом же месте может слегка отекать щека. Боли усиливаются при надавливании и наклоне головы. Нарастает заложенность носа – больной переходит на дыхание через рот, что вызывает постоянную сухость во рту. При гнойном воспалении выделения имеют желто-зеленый цвет, неприятный запах и отделяются с трудом. Речь становится гнусавой.
При развитии болезни на фоне аллергии, например при аллергическом насморке (рините) на фоне затруднения носового дыхания и обильных жидких выделений, появляется лихорадка, слизистые светлые или желтоватые выделения из носа, заложенность усиливается, сопровождается нарастающей головной болью и распирающими лицевыми болями.
Одонтогенный процесс начинается не сразу после перфорации стенки гайморовой пазухи, а через несколько дней. Он может протекать остро или изначально хронически. Острый гайморит сопровождается такими же признаками, как и в остальных случаях. Может просто болеть зуб, поэтому пациенты не сразу обращаются к отоларингологу, стараясь самостоятельно снять зубную боль.
Хронический
При переходе острого воспалительного процесса в хронический состояние больного улучшается, лихорадка может полностью исчезать, все симптомы становятся более сглаженными. Болезнь или постепенно, медленно прогрессирует, или протекает в виде обострений и ремиссий. При этом она распространяется на все более глубокие ткани – надкостницу, кость, окружающую клетчатку и расположенные рядом органы.
Основные симптомы: общее недомогание, снижение трудоспособности, постоянные головные боли, усиливающиеся при наклоне головы, скудные слизисто-гнойные выделения с неприятным запахом. Трудно дышать из-за постоянно заложенного носа. Может заболеть ухо или глазница. На любой стадии гайморита, даже при отсутствии обострения, больной почти не ощущает запахов. При обострении все симптомы усиливаются, может слегка повышаться температура тела, появляются лицевые боли, более обильные выделения.
Любая форма гайморита имеет серьезные осложнения, поэтому не стоит затягивать с лечением.Посмотрите, насколько просто можно вылечить заболевание за 10-12 сеансов.
Классификация гайморита
По разным критериям заболевание делится на различные виды и формы.
По тяжести течения
По этому признаку выделяют следующие формы:
- легкую – недомогание, слабость, умеренная головная боль, небольшое повышение температуры, нарушение носового дыхания, слизистые белые или желтоватые выделения из носа, нарушение обоняния; на рентгене – толщина слизистой гайморовой пазухи не более 6 мм;
- средней тяжести – лихорадка до 38°С, головная боль нарастающего характера, сильная заложенность носа в сочетании с необильными гнойными выделениями, легкая отечность и болезненность при надавливании на проекцию гайморовой пазухи, запахи почти не различаются; на рентгене – толщина слизистой гайморовой пазухи более 6 мм;
- тяжелую – лихорадка выше 38°С, слабость, сильная распирающая головная боль, лицевые боли рядом с носом, в подглазье, отдающие в глазницу и уши; нос не дышит, выделения или обильные гнойные, или их нет совсем, и тогда состояние больного еще более утяжеляется, полное отсутствие обоняния; на рентгене – полное затемнение; появляется высокий риск осложнений со стороны головного мозга.
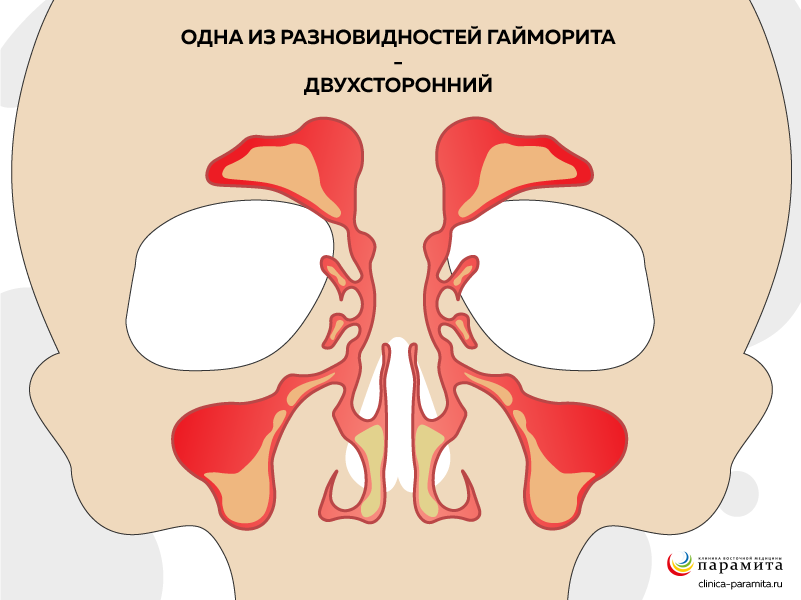
По месту локализации воспаления
Выделяют разновидности:
- односторонний воспалительный процесс – иногда это лишь начальный этап заболевания;
- двухсторонний – поражаются оба верхнечелюстных синуса.
По типу возбудителя
Заболевание вызывается следующими группами возбудителей:
- вирусами – это вирусы гриппа и других острых респираторных заболеваний; проявления острого вирусного гайморита почти не отличаются от обычного насморка при ОРВИ, но заложенность носа держится больше; если не присоединяется бактериальная инфекция, синусит протекает в острой форме и проходит за 2–3 недели;
- бактериальной условно-патогенной микрофлорой, постоянно обитающей в полости носа; это различные виды стрептококков, стафилококков, гемофильная палочка; все эти бактерии могут вызывать как острое, так и хроническое течение болезни;
- грибковой инфекцией – различные виды грибков (в основном грибки рода Кандида) обычно вызывают развитие хронического воспалительного процесса; поражают в основном лиц со сниженным иммунитетом и частым бесконтрольным применением антибиотиков.
По пути распространения
Инфекция попадает в верхнечелюстные пазухи следующими путями:
- через нос (риногенный путь) – самый частый;
- через ротовую полость при перфорации стенки синуса, связанной со стоматологическими проблемами (одонтогенный путь);
- через кровь из расположенных рядом или отдаленных очагов инфекции (гематогненный путь) – встречается достаточно редко.
По характеру изменений в гайморовой пазухе
По этому признаку различают виды:
- серозный — воспаление и отечность слизистой пазухи, прозрачные жидкие выделения; чаще бывает вирусным; проходит самостоятельно или переходит в бактериальный гнойный процесс;
- гнойный — всегда бактериальный, сопровождается лихорадкой, гнойными зловонными выделениями из носа, нарушением обоняния; бывает острым и хроническим;
- гипертрофический — при хроническом течении происходит резкое разрастание слизистой синуса; проявляется постоянной заложенностью носа и нарушением обоняния;
- полипозный — это также разрастание слизистой, но не равномерное, а в виде доброкачественных опухолей, полипов; полипы образуются при хроническом течении; заболевание отличается выраженным нарушением носового дыхания и обоняния;
- атрофический — при длительном хроническом воспалении слизистая синуса резко уменьшается в объеме (атрофируется) и не может защищать стенки от агрессивной микрофлоры; процесс часто переходит на надкостницу и костные стенки синуса;
- смешанный – при обследовании выявляется сочетание нескольких видов гайморита.
По характеру течения
Различают следующие виды гайморита:
- острый – является следствием вирусной инфекции, аллергии или травмы с последующим присоединением бактериальной инфекции; протекает с выраженными симптомами, но хорошо поддается лечению;
- хронический – развивается при недолеченном остром воспалении, при сниженном иммунитете, на фоне травм или аномалий развития; отличается длительным течением с обострениями и ремиссиями.
Возможные осложнения гайморита
Если не лечить гайморит, то нельзя исключить возникновения осложнений. Особенно часто встречаются осложнения гайморита со стороны других ЛОР-органов, органов зрения и головного мозга:
Со стороны ЛОР-органов – все эти органы взаимосвязана, поэтому возникшая в гайморовой пазухе инфекция быстро распространяется, вызывая:
- гнойный отит – состояние ухудшается, усиливается головная боль, болит ухо;
- гнойную ангину – в небных миндалинах появляется гной в лакунах или в виде фолликул, что также тяжело сказывается на состоянии больного.
Со стороны органов зрения:
- отек клетчатки глазницы и век – болит глазница, усиливается головная боль; появляются ощущение давления и распирания в глазнице, нечеткость зрения;
- абсцессы и флегмоны в области глазницы – сильнейшая лихорадка, боль в пораженной области;
- остеопериоститы – участки воспаления надкостницы и кости глазницы; могут быть последствия в виде гнойного остеомиелита.
Со стороны головного мозга:
- серозный (негнойный) или гнойный менингит (воспаление мозговых оболочек) - бывает с высокой температурой тела, головными болями, рвотой; заболевание требует немедленной госпитализации;
- менингоэнцефалит – одновременное поражение мозговых оболочек и ткани головного мозга – тяжелейшее состояние с нарушением сознания, судорогами; пациент попадает в реанимацию;
- абсцессы головного мозга – состояние требует хирургической помощи.
Неврологические осложнения гайморита:
- неврит тройничного нерва – поражается в основном средняя ветвь чувствительного тройничного нерва; это сопровождается приступами сильнейших болей, отдающих в ухо; вылечить его непросто;
- неврит лицевого нерва – это двигательный нерв, его поражение приводит к параличу лицевых мышц – все лицо перекашивается; также с трудом поддается лечению.
Сепсис – попадание инфекции в кровяное русло приводит к ее распространению на многие органы и ткани с образованием в них гнойных очагов. Это одно из самых тяжелых последствий гайморита.
Какой врач и где лечит гайморит
При воспалении верхнечелюстного синуса вирусного происхождения лечение чаще всего приходится проводить терапевту. Но после того как вирусная инфекция заканчивается, а признаки гайморита сохранятся, терапевт направляет пациента к ЛОР-врачу (отоларингологу). При одонтогенном процессе потребуется также сделать визит к стоматологу.
Лечиться можно как в районной поликлинике, так и в частных клиниках. Разница в том, что ЛОР-врач поликлиники загружен и не в состоянии оказывать должного внимания всем пациентам.
Что делать при гайморите до обращения к врачу
При появлении симптомов ОРВИ или гриппа нужно вызвать на дом терапевта, он проследит за вашим состоянием до выздоровления от вирусной инфекции. Если врач заметит признаки осложнения в виде гайморита, то назначит необходимое лечение, а затем направит отоларингологу.
Диагностика гайморита
Перед назначением лечения пациента обследуют и устанавливают окончательный диагноз. Диагностика гайморита – это осмотр врача, лабораторные и инструментальные исследования.
Осмотр и сбор анамнеза
На первичном приеме врач-отоларинголог расспрашивает больного о его жалобах, начале и течении заболевания, осматривает его, выявляет такие симптомы, как отечность, покраснение лица, увеличение лимфатических узлов.
В кабинете врача проводятся также некоторые инструментальные исследования:
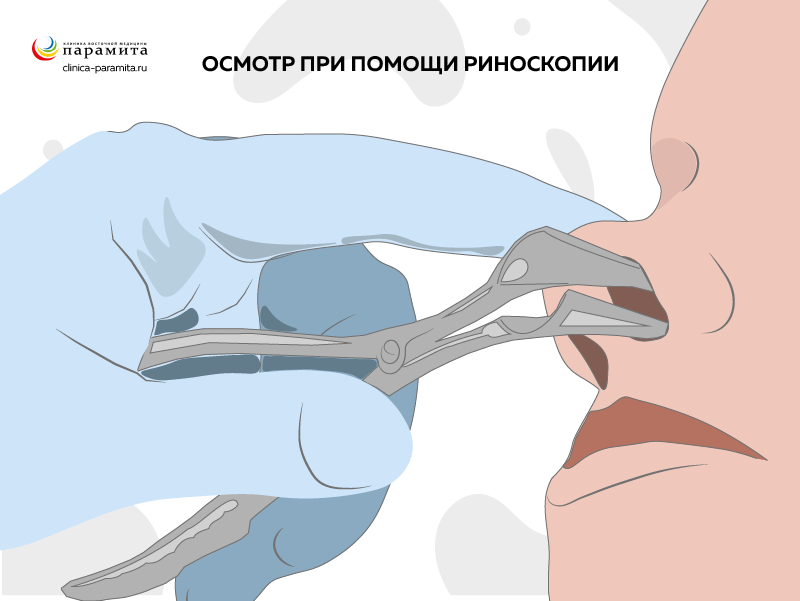
Риноскопия – осмотр полости носа с помощью носового зеркала – при средней риноскопии можно увидеть носовые отверстия гайморовой пазухи и оценить их состояние;

Эндоскопия – эндоскопом врач исследует состояние гайморовой пазухи.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по Zoom | 3500 руб. |
Дополнительные исследования
По назначению врача проводятся:
Лабораторная диагностика. Назначаются:
- общеклинический анализ крови – выявляет наличие воспаления;
- биохимический анализ крови – наличие воспаления и степень его выраженности;
- микробиологическое исследование выделений из носа – посев на биологические среды для выявления возбудителя инфекции и его чувствительности к различным препаратам.
Инструментальная диагностика:
- рентген гайморовой пазухи – при воспалении на снимках будет видна разная степень затемнения;
- УЗИ гайморовой пазухи (синуссканирование) – тоже выявляется наличие воспалительного экссудата в синусе;
- компьютерная томография (КТ) – дает четкое представление о состоянии синуса; недостатком метода является повышенная доза облучения.
Способы избавиться от гайморита
После окончания обследования пациент возвращается к отоларингологу. Врач устанавливает окончательный диагноз и составляет план лечебных мероприятий, в который входят различные виды медикаментозной и немедикаментозной терапии. В некоторых случаях назначаются хирургические манипуляции и операции.
Основными задачами лечебных мероприятий являются:
- подавление инфекции;
- устранение воспаления и отека тканей;
- обеспечение оттока экссудата из верхнечелюстного синуса.
Консервативное лечение гайморита
Заболевание никогда не начинается на пустом месте. Признаки гайморита появляются при осложнении острой респираторной вирусной инфекции (ОРВИ), аллергии или развивается на фоне деформаций носа и носовых пазух. Поэтому самое главное – это своевременное обращение к врачу.
При длительном насморке начать можно с терапевта. Он назначит лечение на острой стадии. Но как вылечить гайморит полностью, точно ответить сможет только отоларинголог. После осмотра и обследования он назначает консервативное лечение: медикаментозную терапию, промывания пазух, физиопроцедуры.
Он же решает, чем лечить гайморит у взрослых, если консервативная терапия оказалась неэффективной. Основными задачами лечения является:
- восстановление дренажной функции гайморовой пазухи (оттока содержимого через средний носовой ход) – она нарушается за счет отека слизистой оболочки и других факторов; при вирусном процессе этого бывает достаточно для устранения острого воспалительного процесса;
- устранение основной причины заболевания - бактериальной инфекции, которая часто присоединяется к вирусной с развитием гнойного гайморита.
Медикаментозная терапия
Лечение острого гайморита бактериального происхождения, а также рецидивирующего (с обострением до 2 – 4 раз в год)у взрослых должно начинаться с назначения системной антибактериальной терапии по результатам микробиологического исследования выделений из носа. Назначается антибиотик, к которому проявляет чувствительность высеянная микрофлора. При хроническом синусите антибиотики назначаются только после получения результата анализа.
Если синусит прогрессирует в острой форме, состояние больного требует немедленного назначения антибиотиков, не дожидаясь результатов анализа, применяются препараты широкого спектра действия, чувствительность к которым проявляют типичные возбудители данной инфекции. Препаратами выбора чаще всего бывают Амоксиклав, Цефтриаксон, Левофлоксацин, врач назначает их по индивидуально подобранным схемам. Оценка их эффективности проводится по уменьшению основных симптомов гайморита – головной боли, недомогания, гнойных выделений из носа. Если заболевание продолжает прогрессировать, врач видит неэффективность назначенного антибиотика, через 3 дня он заменяет его другим. Длительность антибактериальной терапии при остром синусите – до двух недель, при хроническом может быть больше или меньше. Хронический синусит не всегда требует общей антибактериальной терапии, препараты часто назначают местно, в виде капель и спреев. (Полидекса, Изофра и др.).
Сосудосуживающие препараты (0,1% раствор Нафтизина и др.) назначаются по стандартным схемам для снятия отека слизистой носа и улучшения оттока отделяемого из области пазухи. При катаральном гайморите вирусного происхождения это является профилактикой развития бактериальных осложнений.
Препараты, разжижающие слизь(Мукодин, Флуимуцил, АЦЦ). Густая слизь с трудом выделяется из пазухи, при разжижении пазуха быстро очищается.
Противовоспалительные средства – препараты из группы нестероидных противовоспалительных средств (НПВС) –помогает при отеке, боли, снижают температуру – Диклофенак, Найз, Нурофен.
Антигистаминные средства – для борьбы с отеками: подавляют действие гистамина, основного медиатора воспаления и отека (Кларитин, Зодак). При очень сильном отеке местно назначают глюкокортикоидные гормоны.
Иммуномодуляторы – лекарства, способствующие выработке местного иммунитета к возбудителям инфекции. Помогают организму бороться, способствуют профилактике бактериальной инфекции (ИРС19) – назначаются по схемам, указанным в инструкции.
Промывание пазух
Лечение гайморита включает в себя также промывание пазух. Показанием для применения этой процедуры могут быть острые и хронические гнойные синуситы.
Противопоказания: носовое кровотечение, выраженная лихорадка, значительный отек слизистых (он может усилиться), гнойный отит, судорожные припадки любого происхождения.
Перед промыванием пациенту закапывают сосудосуживающие капли для снятия отека и свободного удаления жидкости из пазухи. Промывание проводится антисептическими растворами следующими методами:
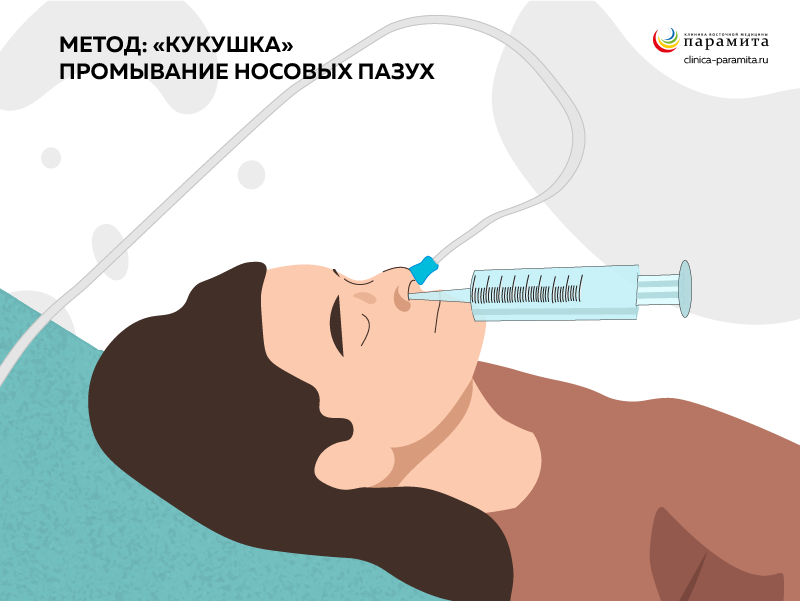
По Проетцу («Кукушка»).С помощью шприца в одну ноздрю вводится антисептический раствор, а из другой ноздри он отсасывается. При этом пациент должен во время процедуры говорить «ку-ку» столько раз, сколько потребуется - это способствует поднятию мягкого неба и не позволяет раствору попадать в носоглотку. Простой, но эффективный способ. Если у пациента скопился в синусе гной, после промывания ему сразу становится легче, он перестает дышать ртом, переходит на носовое дыхание.
ЯМИК-катетером. Приспособление состоит из корпуса с задним баллоном для блокирования доступа в дыхательные пути и профилактики легочных осложнений, рабочего канала, а также манжетки, где есть передний баллон для блокировки входа в носовую полость и клапан для его раздувания. В полости носа создается переменное (то положительное, то отрицательное) давление, в результате чего откачивается содержимое синуса. Это современный эффективный и удобный для пациента способ промывания.
Физиотерапия
Лечение гайморита физиотерапевтическими методами проводится после стихания острых симптомов и при отсутствии в синусе гноя. В основном это восстановительное лечение, способствующее устранению последствий активного воспалительного процесса. О том, как быстро вылечить гайморит, может подсказать врач-физиотерапевт. На разных этапах консервативной терапии применяются следующие физиотерапевтические методы:
- Электро- и фонофорез – воздействие электрического тока или ультразвука совместно с лекарственным раствором. Хорошо снимает воспаление, боль, отек, восстанавливает местный иммунитет. Может назначаться на любой стадии заболевания. Противопоказания – кровотечение, лихорадка. Количество процедур зависит от стадии заболевания и лекарственного препарата. Сколько потребуется процедур, определяет врач.
- Ультрафиолетовое облучение (УФО) – облучение УФ-лучами при помощи специального тубуса. Может проводиться на любой стадии заболевания. Снимает отек, подсушивает слизистую, оказывает бактерицидное и противовоспалительное действие. Противопоказано при онкологических заболеваниях. На курс потребуется 10 – 12 процедур.
- Лазеротерапия – воздействие лазерными лучами. Может применяться на любой стадии воспалительного процесса при условии наличия оттока содержимого из пораженного синуса. Процедуры оказывают антибактериальное, противовирусное, противогрибковое, противовоспалительное действие, способствуют снятию отека и восстановлению слизистой носовой полости и гайморовой пазухи. Противопоказания: онкологические заболевания, беременность, высокая температура. Чтобы избавиться от синусита навсегда, потребуется от 7 до 10 процедур.
- Магнитотерапия – снимает воспаление, отек и боль, восстанавливает местный иммунитет, помогает организму бороться с инфекцией. Назначают на стадии выздоровления. Противопоказание – беременность. На курс потребуется 10 – 12 сеансов.
- Виброакустическая терапия – проводится аппаратом Витафон в состоянии ремиссии. Улучшает кровообращение и лимфооток, снимает отек, восстанавливает носовое дыхание. Противопоказания: онкологические заболевания, беременность, лихорадка, склонность к тромбофлебитам (закупорке и воспалению вен). Курс лечения – 5 – 10 сеансов.
- Фотодинамическая терапия - методика сравнительно недавно стала применяться в отоларингологии. Слизистую сначала обрабатывают фотосенсибилизатором, затем воздействуют на нее лазерным лучом. Это приводит к уничтожению всей патогенной микрофлоры – бактерий, грибов и вирусов. Метод особенно важен при наличии у пациента привыкания к антибиотикам. Противопоказан при системных заболеваниях соединительной ткани, беременности, лактации, активном туберкулезе и непереносимости света. На курс потребуется 5 – 10 процедур.
- Спелеотерапия – лечение в соляных шахтах. Вдыхание воздуха, насыщенного полезными микрочастицами, оказывает противовоспалительное и восстанавливающее действие. Подавляется также патогенная микрофлора, вызывающая воспалительный процесс. Проводится на стадии выздоровления или ремиссии. Такое лечение позволяет навсегда избавиться от синусита и восстановить обоняние.
Любая форма гайморита имеет серьезные осложнения, поэтому не стоит затягивать с лечением.Посмотрите, насколько просто можно вылечить заболевание за 10-12 сеансов.
Хирургическое лечение гайморита
Когда консервативное лечение не помогает, назначаются хирургические операции и манипуляции. Как лечить гайморит, консервативными или хирургическими методами, решает отоларинголог.
Прокол (пункция) верхнечелюстной пазухи
Пункция верхнечелюстного синуса – хирургическая манипуляция. Лечение гайморита способом прокола проводится отоларингологом обычно в амбулаторных условиях в следующих случаях:
- гнойный синусит;
- состав экссудата в пазухе непонятен, а состояние больного ухудшается;
- отек слизистой препятствует оттоку содержимого синуса, усиливается головная боль;
- сильно болит голова, нарастают лихорадка и общая слабость.
Противопоказания:
- неправильное анатомическое строение пазухи или носовой перегородки;
- нарушение свертываемости крови;
- нелеченый сахарный диабет;
- психические заболевания;
- пожилой возраст.
Ход манипуляции. В положении больного сидя врач вначале закапывает сосудосуживающие капли, затем после устранения отека слизистой вводит в носовую полость тампон, смоченный анестетиком (аппликационная анестезия) на 15 минут. Прокол специальной толстой иглой Куликовского делают в области верхней носовой раковины, откачивают гной, промывают пазуху антисептиками, вводят антибиотики. После пункции пациента направляют на контрольную рентгенографию, а удаленный гной – в лабораторию на исследование для выявления возбудителя и особенностей его реагирования на лекарственные препараты.
Сразу после прокола у пациента проходит головная боль и полностью или частично восстанавливается носовое дыхание. В дальнейшем отмечается снижение температуры тела.
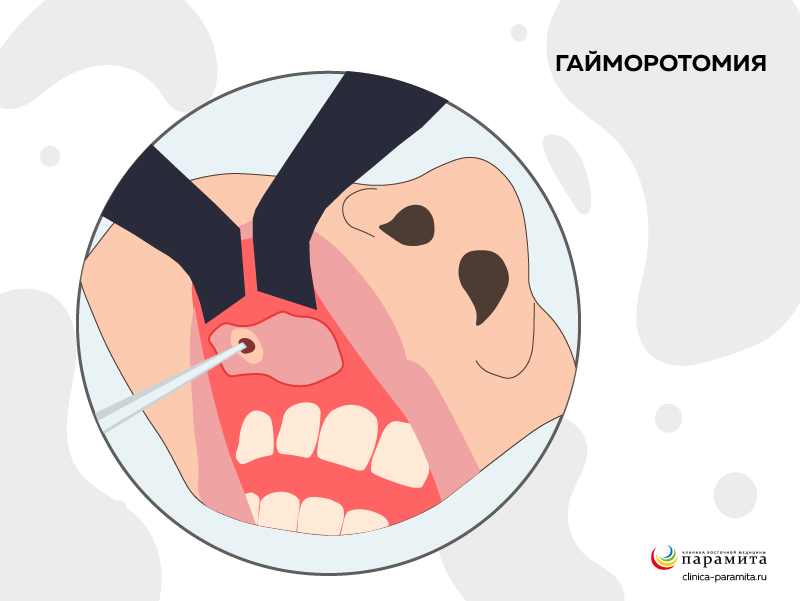
Гайморотомия
Как бороться с гайморитом эффективно и быстро, если воспалительный процесс не снимается, несмотря на интенсивную терапию, решает ЛОР-врач. В большинстве случаев он предлагает гайморотомию. Это хирургическая операция, которая выполняется в стационарных условиях. Под общей или местной анестезией осуществляется доступ к синусу, удаление из него патологического выпота, полипов и других образований, промывание синуса антисептиками и введение антибиотиков.
Показания:
- острый гнойный синусит с ухудшением состояния;
- хронический синусит с частыми обострениями;
- наличие в синусе различных образований – полипов, кист, опухолей и др.;
- одонтогенный гайморит (на фоне стоматологических проблем) с остатками корней зубов и отломков кости верхней челюсти в синусе;
- повреждения стенок синуса в результате травмы со скоплением в нем сгустков крови.
Противопоказания для гайморотомии:
- обострение хронических болезней;
- нарушение свертываемости крови;
- наличие сопутствующей патологии, препятствующей операции из-за ухудшения состояния больного;
- беременность и лактация – гайморотомия проводится только по жизненно важным показаниям.
Гайморотомия может проводиться разными способами. Самые частые:
- Операция Люка-Колдуэлла – радикальное (полностью устраняющая патологию) оперативное вмешательство. Проводится под общим наркозом. Врач делает разрез мягких тканей в области складки между верхней челюстью и верхней губой. Затем с помощью специального инструмента делает отверстие в передней костной стенке синуса и через него удаляет из полости все патологические образования и экссудат. Затем полость промывается, накладываются швы и на 1 – 2 суток устанавливается тампон, пропитанный антисептиком. После такой операции есть риск осложнений – кровотечения или инфицирования.
- Эндоскопическая операция с доступом через носовую полость – щадящее вмешательство, проводится под местной анестезией. Эндоскоп вводится через средний носовой ход в синус. С помощью микроинструментов врач очищает и промывает полость, наблюдая за своими действиями по монитору. Операция бескровная, осложнений почти не бывает, восстановление идет быстро.
- Микрогайморотомия – это также эндоскопическая операция, но с доступом как при радикальной. Проводится под местным или общим обезболиванием. В костное отверстие передней стенки синуса вводится эндоскоп, с помощью которого проводится очищение гайморовой полости. Опция показана, если нет возможности провести эндоскоп через средний носовой ход.
Баллонная синусопластика
Проведение этой операции необходимо, если у пациента с диагнозом синусит затруднен отток содержимого из гайморовой пазухи.
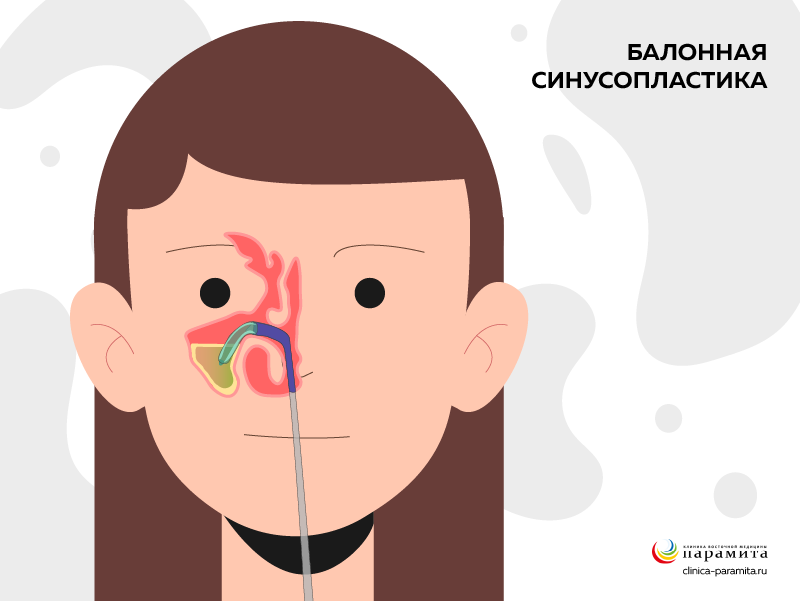
Под местной или общей анестезией и контролем эндоскопа проводится расширение выходного отверстия гайморовой пазухи в носовую полость. Для этого используют наполненный жидкостью баллонный катетер. Он расширяет отверстие, через которое проводится промывание синуса. Затем баллон сдувается и катетер удаляют. Щадящая операция заменяет прокол синуса при нарушении оттока содержим.
Послеоперационный период
Самое длительное восстановление после радикальной классической операции по Люку-Колдуэллу - от 2 до 3 недель. После микрогайморотомии для этого будет достаточно недели, для эндоскопической операции и баллонной синусопластики – 3 дня.
В послеоперационном периоде должны быть исключены физические нагрузки, занятия спортом, тепловые процедуры. Нельзя употреблять острых, соленых, горячих, холодных блюд. Следует также избегать простуд. В этот период назначают следующие лекарства:
- антибиотики – для предупреждения инфицирования;
- антигистаминные средства внутрь и глюкокортикоиды местно – для устранения отека слизистой;
- спреи из морской воды – для орошения слизистой, устранения сухости и разжижения густых выделений из носа.
ЛОР-врач наблюдает таких пациентов в течение года. Через полгода рекомендуется посещение соляных шахт или морских курортов. После такой реабилитации здоровье восстанавливается полностью. Способность различать запахи становится как до заболевания и проведения операции.
Как лечить гайморит в домашних условиях
Возможно ли излечить синусит в домашних условиях? Специалисты считают, что человек может лечиться дома только под контролем и по назначению врача. Он объяснит, как избавиться от гайморита, назначит лечение, при необходимости направит в стационар на операцию. Если же лечиться самостоятельно, без назначений врача, можно «заработать тяжелые осложнения со стороны головного мозга. В домашнем лечении синуситов используют следующие процедуры.
Промывание носа солевым раствором
Проводится для удаления густой слизи из полости носа. Раствор готовят из расчета чайная ложка соли на стакан воды, а затем набирают полную пипетку и закапывают сначала в одну ноздрю, а затем в другую; процедуру можно повторить несколько раз, пока нос не очистится от слизи; насыщенный солевой раствор снимет отечность, растворит и удалит слизь, восстановит дренажную функцию синуса, предупредит развитие гнойных осложнений.
Ингаляции
Этот способ введения в организм лекарств эффективен при лечении синуситов легких и средней тяжести. Для введения используют небулайзер, позволяющий доставлять в верхние дыхательные пути нужные лекарства в дисперсном (раздробленном) состоянии с лучшим проникновением в ткани.
В прилагаемую емкость небулайзера наливают лекарственный раствор, который диспергируется и доставляется по трубкам к маске. Маску надевают и дышат через нос пока не закончится раствор. Для ингаляций применяются лекарства следующих групп:
- антибиотики – для подавления бактериальной инфекции; их назначение зависит от характера воспалительного процесса; если синусит протекает в виде катарального (вирусного) воспаления, антибиотики не назначают;
- противоотечные и противовоспалительные средства – препараты группы адреналина и глюкокортикоидные гормоны – если сильно воспаляется и отекает слизистая, что особенно характерно для аллергических синуситов;
- муколитики – лекарства, разжижающие густые выделения и способствующие их выведению.
Лечение турундами
Турунда представляет собой плотный жгутик из ваты или марли с нанесенным на него лекарственным раствором или мазью. Вещество быстро всасывается и оказывает лечебное действие. Для турунд используют:
- мазь Левомеколь – антибактериальное и иммуностимулирующее действие;
- растворы глюкокортикоидов (гидрокортизон) – если нужно срочно снять отек;
- облепиховое масло – снимает сухость, воспаление.
Прогревание
Может быть использовано только на стадии выздоровления или ремиссии. Самостоятельно, без назначения врача согревающие процедуры при синусите проводить нельзя – слишком высок риск развитиягнойных осложнений.
Народные средства от гайморита
Все народные методы лечения гайморита могут применяться только в разрешения врача. Иногда специалисты вводят их в состав комплексной терапии для снижения лекарственной нагрузки, но строго дозированно и подбирая наиболее подходящие именно для данного пациента. К достаточно эффективным народным средствам для лечения гайморита относятся:
- для очищения гайморовой пазухи при сильных головных болях – сок цикламена закапывают после очищения носа от слизи солевым раствором; 1 – 2 капли сока закапывают в каждую ноздрю, после чего больной начинает чихать несколько раз подряд, что способствует очищению гайморовой пазухи и устранению головной боли. Приготовление сока: клубень цикламена натереть на терке, истолочь, отжать и разбавить кипяченой водой в пропорции 1:10; полученное средство достаточно токсично, поэтому его нельзя применять беременным женщинам, кормящим матерям и детям. Лучше всего такую процедуру проводить в кабинете ЛОР-врача;
- для лечения хронического синусита – капли, снимающие воспаление, отек, подавляющие инфекцию; взять по чайной ложке сока алоэ (сорванные листик должен полежать несколько часов в темноте для повышения биологической активности) и жидкого меда, капнуть 2 капли сока чеснока; закапывать по 2 капли в каждую ноздрю 3 раза в день;
- для устранения сухости и раздражения слизистой - масляные капли облепихи; закапывать в нос 3-4 раза в день; особенноэффективно при сухости слизистой оболочки и корках в носу;
- для восстановления функции носа после перенесенного острого гайморита или обострения хронического – лечение гайморита у взрослых можно проводить теплыми аппликациями из глины; 40 г глины развести горячей водой и довести до состояния мягкости; 2 салфетки смочить теплым растительным маслом, слегка отжать и расположить рядом с носом с обеих сторон. Сделать из глины 2 шарика, расплющить их и положить на салфетки; лежать в таком положении в течение часа.
Лечение заболевания в клинике «Парамита»
Специалисты нашей клиники отлично знают, как правильно лечить гайморит. Мы обязательно тщательно обследуем пациентов перед назначением лечения.
В нашей клинике практикуются такие методы лечения гайморита:
Профилактика гайморита
Чтобы избежать гайморита, нужно проводить следующую профилактику:
- укреплять иммунитет – закаляться, заниматься спортом, делать гимнастику;
- не есть всухомятку, избегать затяжных стрессов и перегрузок – это тоже снижает защитные силы организма;
- лечить насморк и вирусные инфекции на начальной стадии под контролем врача;
- своевременно лечить хронические заболевания и аномалии развития ЛОР-органов;
- соблюдать гигиену полости рта, дважды в год посещать стоматолога для выявления и лечения заболеваний зубов.
Профилактика гайморита несложна – это здоровый образ жизни и своевременное лечение всех заболеваний.
Частые вопросы
Опасны любые синуситы, в том числе гайморит. Поэтому важно знать симптомы этих заболеваний и своевременно обращаться с ними к врачу. Специалисты клиники «Парамита» в Москве успешно лечат все виды гайморита и его осложнений, о чем свидетельствуют многочисленные положительные отзывы наших пациентов.
Литература:
- Визель A.A. Рациональная антибактериальная терапия инфекций верхних дыхательных путей: применение местных антибиотиков // Consilium Medicum. Пульмонология. - 2008. - Том 10. - №1. - С. 12-14.
- Горо Моги. Иммунологическая защита полости носа. // Российская ринология - 1996. - № 2-3. - С. 18.
- Kennedy D. W., Zinreich S. J., Rosenbaum A. E., Johns M. E. Functional Endoscopic Sinus Surgery// Arch Otolaryngol.- 1985.-Vol 11, P.576-582.
- Maran A. G., Lund V. J. Clinical Rhinology.- Thieme, 1990.






