 Грачев Илья Илларионович
Грачев Илья Илларионович
 Ефремов Михаил Михайлович
Ефремов Михаил Михайлович
- Что такое ревматоидный артрит
- Причины ревматоидного артрита
- Психосоматика ревматоидного артрита
- Симптомы ревматоидного артрита
- Диагностика ревматоидного артрита
- Лечение ревматоидного артрита
- Осложнения ревматоидного артрита
- Профилактика ревматоидного артрита
- Прогноз жизни при ревматоидном артрите
- Исследования по ревматоидному артриту
- Частые вопросы
Утренняя скованность в пальцах знакома многим: пуговицы не слушаются, кружка выскальзывает. Это частый первый сигнал, что развивается ревматоидный артрит. Мы в «Парамите» видели десятки похожих случаев, знаем типичные ошибки и рабочие решения: своевременная диагностика, контроль воспаления, коррекция образа жизни. Далее — механизм болезни, критерии, лечение ТКМ и биомедициной, питание, ЛФК, исследования.
Что такое ревматоидный артрит
Ревматоидный артрит простыми словами — это системное воспалительное заболевание, при котором иммунная система теряет способность различать «свои» и «чужие» клетки. В ответ на ошибочный сигнал она атакует ткани суставов, вызывая хроническое воспаление. Постепенно это разрушает хрящи, деформирует суставы, ограничивая их подвижность.
Согласно МКБ-10 ревматоидный артрит обозначен кодами M05–M06 и относится к группе аутоиммунных артропатий.
Традиционная китайская медицина классифицирует ревматоидный артрит как синдром «Би» — состояние, при котором жизненная энергия Ци и кровь застаиваются в каналах из-за воздействия ветра, холода, сырости или жара. Постепенно формируется хронический застой, который проявляется болью, скованностью, деформацией суставов.
В клинике восточной медицины «Парамита» мы рассматриваем ревматоидный артрит как конфликт между внутренними и внешними факторами. Цель терапии — вернуть этот баланс, восстановить движение Ци, уменьшить воспаление, сохранить подвижность тела.
Распространенность ревматоидного артрита
Ревматоидный артрит относится к числу наиболее частых хронических воспалительных болезней опорно-двигательной системы. По данным World Health Organization, около 18 миллионов человек во всем мире живут с диагнозом. В России заболевание диагностировано примерно у 0,6% населения (более 800 тысяч человек).
Наиболее уязвимой для развития патологий является возрастная группа от 35 до 60 лет, но не исключает пациентов младшего и старшего возраста. Соотношение заболеваемости между женщинами и мужчинами оценивается как 3:1. Это обусловлено гормональными особенностями: способностью эстрогенов воздействовать на функции иммунной системы.
Заболеваемость зависит от региона, уровня медицинской диагностики, экологических факторов. Страны с развитой системой раннего скрининга и современными диагностическими возможностями выявляют болезни значительно раньше. При этом рост хронических стрессов, ухудшение экологической обстановки в крупных городах увеличивают число новых заболеваний.
Классификация ревматоидного артрита
Ревматоидный артрит имеет несколько клинических форм, которые отличаются по выраженности симптомов, наличию антител, степени поражения опороно-двигательного аппарата. Правильное определение формы помогает выбрать эффективную терапию, а также прогнозировать течение болезни.
Виды ревматоидного артрита:
- Серопозитивный ревматоидный артрит. Наиболее распространенная форма (у 70–80% пациентов): в крови обнаруживаются ревматоидный фактор (РФ), антитела к циклическому цитруллинированному пептиду (АЦЦП). Болезнь нередко протекает агрессивнее, с выраженными болями, склонностью к деформациям суставов. Возможны внесуставные проявления — поражение сосудов, легких, сердца.
- Серонегативный ревматоидный артрит. Специфические антитела в крови не выявляются, но симптомы соответствуют классическому артриту: воспаление, боль, утренняя скованность, симметричное поражение суставов. Серонегативное течение часто мягче, но предполагает продолжительную терапию.
- Ювенильный идиопатический артрит. Возникает у детей и подростков до 16 лет. Характеризуется хроническим воспалением суставов, иногда сопровождается повышением температуры, сыпью.
- Системный ревматоидный артрит. Тяжелая форма РА, когда воспаление выходит за пределы суставов, поражая внутренние органы — легкие, сердце, глаза, сосуды. Необходимы динамическое наблюдение специалиста и комплексная терапия.
Каждая форма ревматоидного артрита обладает характерными свойствами, но общий принцип остается неизменным — раннее начало терапии значительно повышает шансы сохранить подвижность.
Локализация ревматоидного артрита
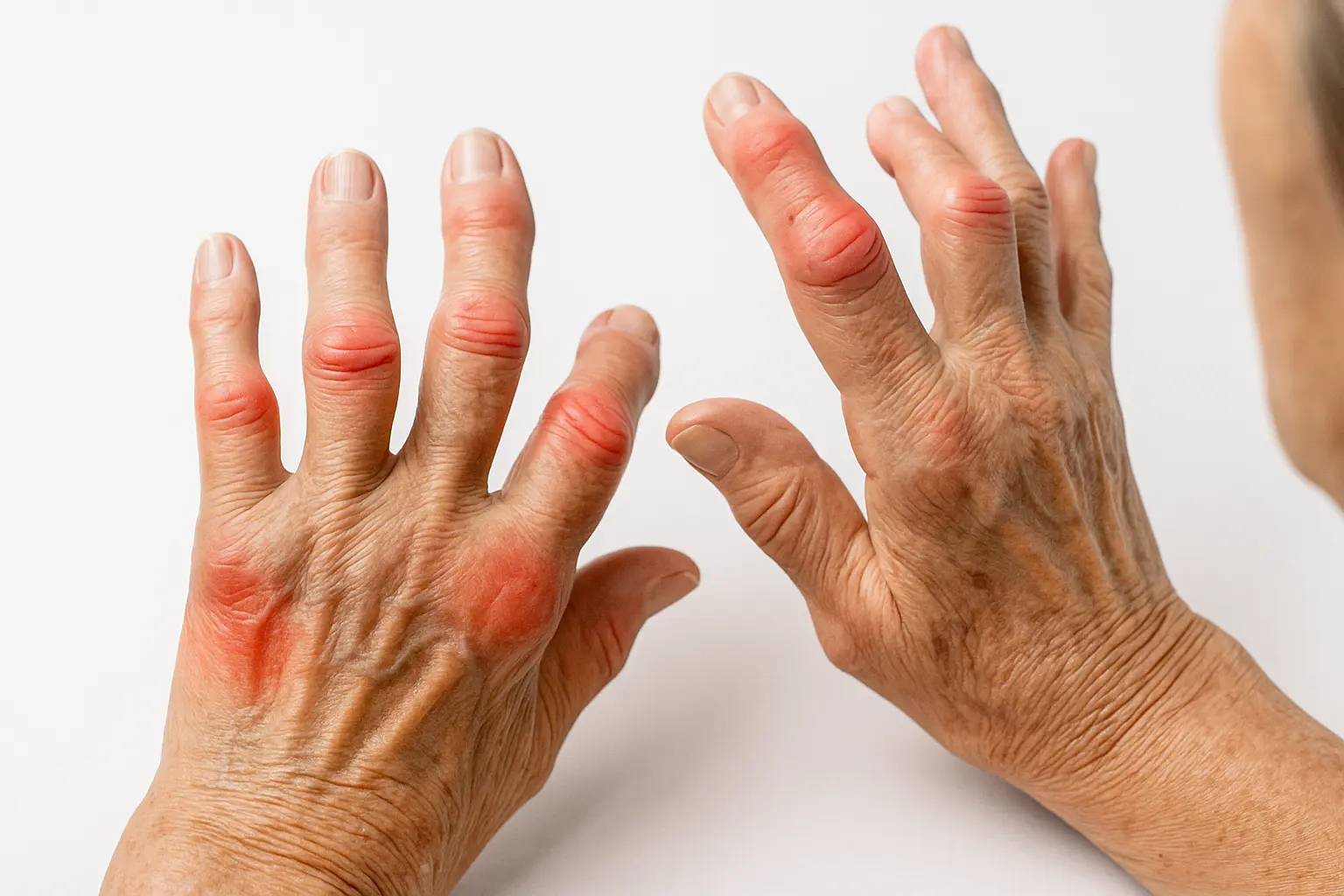
При ревматоидном артрите преимущественно поражаются суставы, которые расположены симметрично. Болезнь начинается с мелких суставов кистей и стоп, постепенно воспаление распространяется на более крупные сочленения. Места поражения зависят от стадии болезни, индивидуальных особенностей организма.
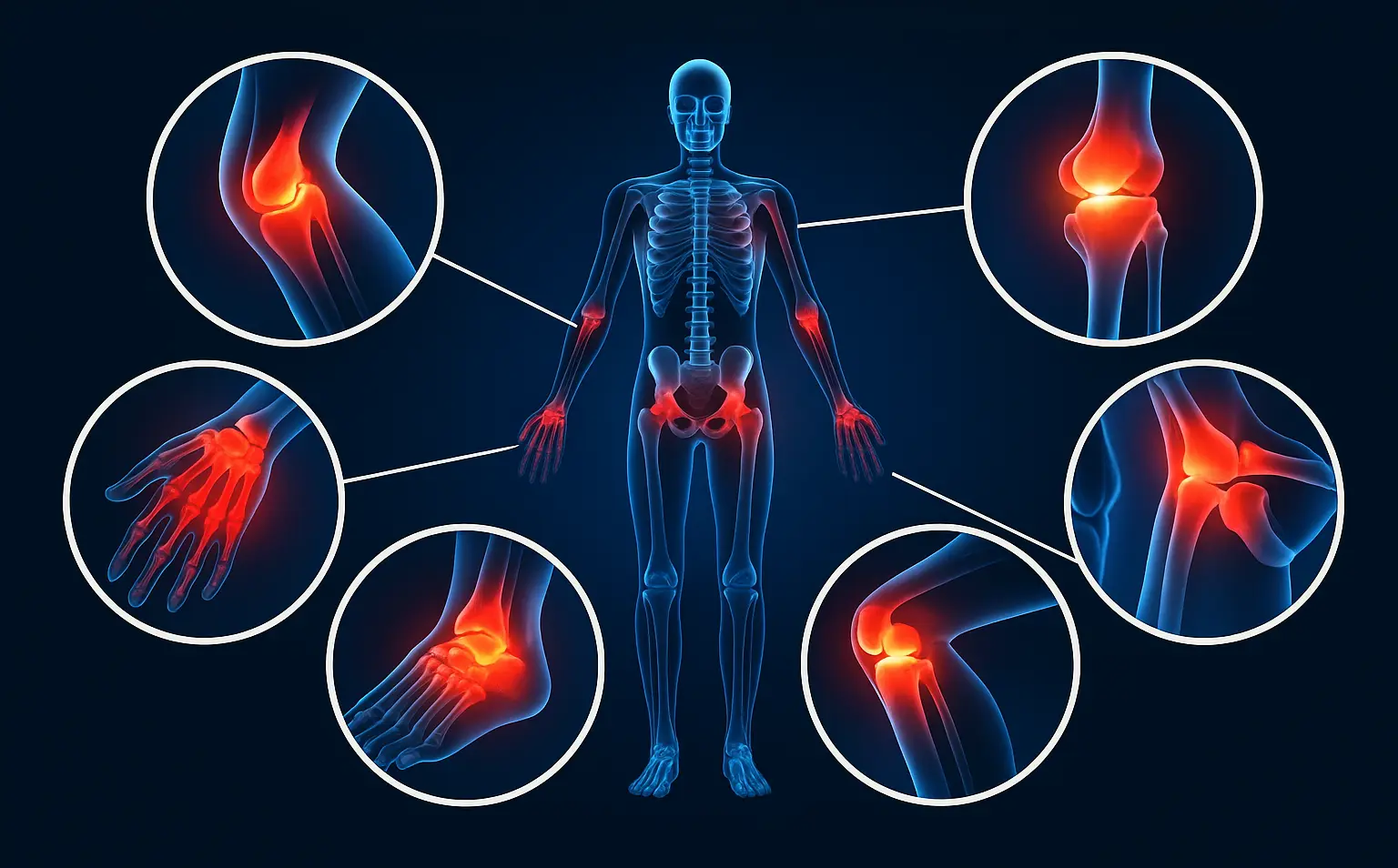
Типичные области поражения:
- Суставы кистей. Чаще всего воспаляются пястно-фаланговые и проксимальные межфаланговые суставы. Появляется боль при сжатии кулака, скованность по утрам, затем появляются деформации пальцев.
- Запястные суставы. Развивается боль при движении кистей, снижается сила хвата, возможны подвывихи.
- Суставы стоп. Поражаются плюснефаланговые суставы, боль усиливается при ходьбе, возможны деформации пальцев, нарушение походки.
- Локтевые, плечевые суставы. Воспаление вызывает боль, затруднение движений, иногда возникают ревматоидные узелки.
- Коленные суставы. Часто вовлекаются при длительном течении болезни; появляется отек, ограничение сгибания и разгибания.
- Шейный отдел. При вовлечении суставов шеи возникают боли в затылке, чувство скованности, головокружение.
Хотя заболевание начинается с суставов, запущенное воспаление может прогрессировать, затрагивая соседние или отдаленные органы. Встречаются внесуставные проявления ревматоидного артрита, когда страдают легкие (одышка, кашель), сердце (перикардит, нарушения ритма), сосуды, глаза (сухость, раздражение), кожа.
Стадии ревматоидного артрита
Патология развивается поэтапно, без резкого начала, проходя несколько стадий — от легкого воспаления до значимых структурных изменений суставов. На каждом этапе затрагивая все больше площади: сначала поражается синовиальная оболочка, затем хрящ и кость.
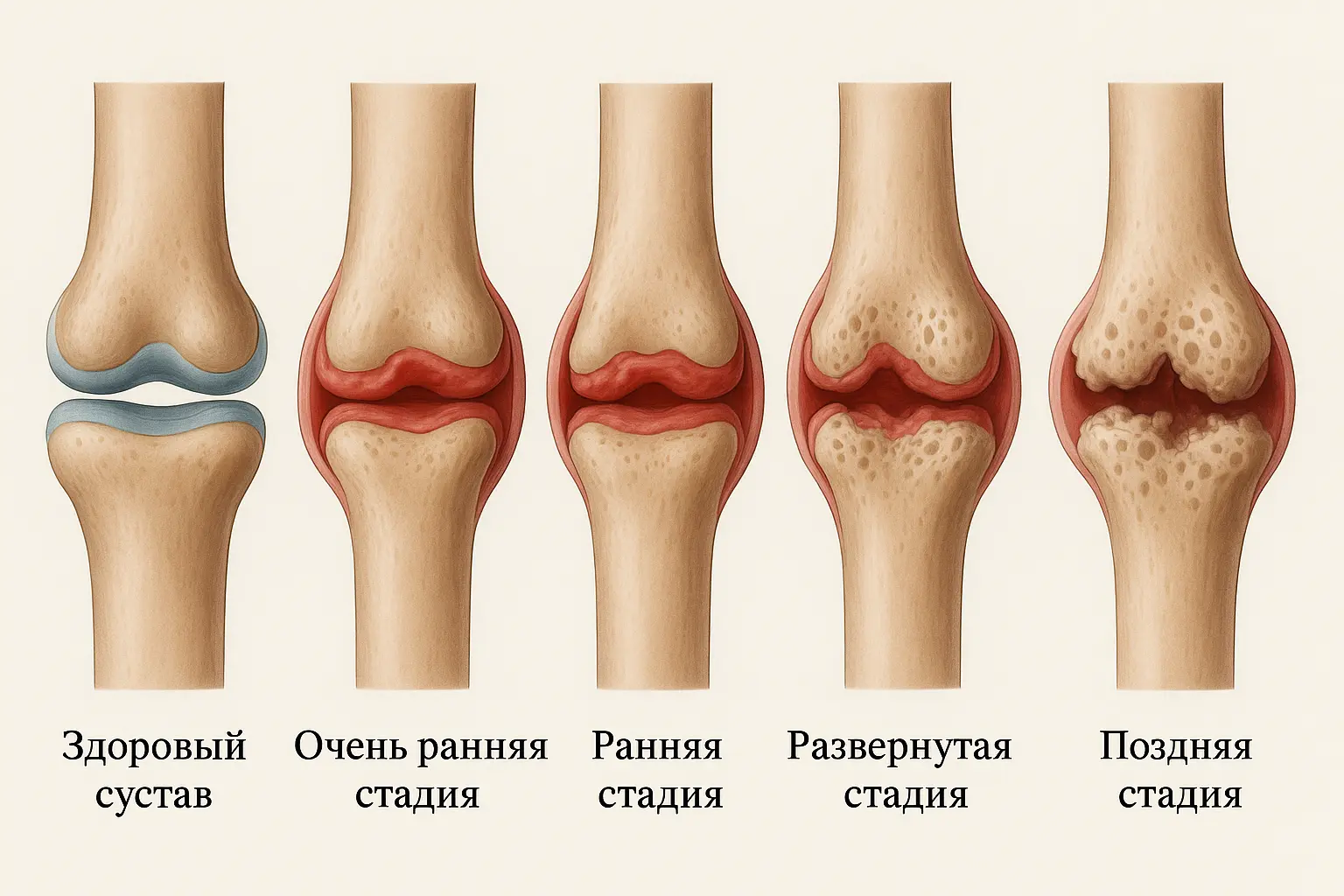
В медицинской практике выделяют четыре клинических этапа:
- Очень ранняя стадия (до 6 месяцев). Симптомы малозаметны: легкая скованность утром, усталость в кистях, незначительное повышение температуры. На рентгене изменений нет, но воспаление уже начинается.
- Ранняя стадия (до 1 года). Пациент жалуется на боль и отек, появляется утренняя скованность продолжительностью более часа. По анализам выявляют активность иммунных клеток и антител. При грамотной терапии возможно достижение ремиссии, предотвращение деформаций.
- Развернутая стадия. Процесс затрагивает новые суставы, формируются стойкие изменения — эрозии, деформации. Возникают трудности при самообслуживании, боль становится постоянной.
- Поздняя стадия. Полное разрушение суставных поверхностей, возможны сращения (анкилозы), которые приводят к потере подвижности. Пациенты испытывают постоянную боль, наблюдаются выраженные деформации, функциональные нарушения.
На каждом этапе заболевания применяется дифференцированная схема терапии: от раннего контроля воспаления и поддержки иммунной системы до реабилитации и восстановления функциональной активности суставов в запущенных стадиях.
Причины ревматоидного артрита
Несмотря на многолетние исследования, точная причина болезни пока не установлена. Однако изучены основные факторы риска ревматоидного артрита, повышающие вероятность развития аутоиммунного воспаления:
- Наследственность. У людей, чьи родственники страдали от РА, риск заболеть в несколько раз выше. Генетические мутации в системе HLA-DRB1 связаны с повышенной активностью иммунных клеток.
- Инфекции. Развитие аутоиммунного процесса может быть инициировано рядом патогенов, таких как вирус Эпштейна–Барр, парвовирус B19, бактерия Porphyromonas gingivalis.
- Курение. Один из наиболее подтвержденных внешних факторов: токсические соединения табачного дыма изменяют структуру белков, провоцируя выработку аутоантител.
- Гормональные нарушения. Болезнь чаще встречается у женщин 40–60 лет, что связывают с изменением уровня эстрогенов.
- Стресс. Хроническое эмоциональное напряжение ослабляет иммунную регуляцию, способствует формированию воспаления.
- Нарушения микробиоты. Дисбаланс микрофлоры кишечника и полости рта повышает активность иммунных реакций.
- Экологические условия. Загрязнение воздуха, контакт с токсическими веществами усиливают риск аутоиммунных процессов.
В традиционной китайской медицине источником болезни считается проникновение «патогенных энергий» — ветра, холода, сырости или жара, которые застаиваются в каналах, а также препятствуют свободному движению Ци.
Современные исследования подтверждают: сочетание внешних и внутренних причин действительно оказывает решающее влияние. Контроль рисков — первый шаг к профилактике болезни, продлению периода ремиссии.
Психосоматика ревматоидного артрита
Психосоматика рассматривает РА как заболевание, связанное не только с иммунными нарушениями, но и с внутренним эмоциональным состоянием человека. Хроническое воспаление нередко развивается на фоне длительного стресса, подавленных чувств, невыраженного гнева или чувства беспомощности.
Психологи отмечают, что артрит чаще встречается у людей, склонных к самокритике, внутреннему напряжению, чрезмерной ответственности. Такие пациенты часто «держат все под контролем», подавляют эмоции, не позволяют себе расслабиться. Со временем внутреннее напряжение проявляется на физическом уровне — в виде скованности и боли, как будто тело отражает эмоциональные зажимы.
В психосоматическом смысле артрит символизирует утрату гибкости — физической и эмоциональной. Человек, испытывающий постоянное давление, может «окаменеть» в своих чувствах и поступках. Важной частью терапии становится работа с эмоциями: умение выражать недовольство, отпускать контроль, отдыхать.
Регулярная психологическая поддержка, осознанное отношение к стрессу, развитие эмоциональной устойчивости помогают снизить внутреннее напряжение.
Симптомы ревматоидного артрита
Первые проявления заболевания нередко развиваются постепенно, в результате пациенты часто не придают значения тревожным сигналам. Однако понимание, какие признаки ревматоидного артрита характерны, помогает вовремя обратиться за помощью. К ним относятся:
- Утренняя скованность. Самый типичный симптом: после сна суставы «не слушаются», пальцы трудно согнуть или разжать. Скованность длится от 30 минут до нескольких часов, уменьшается после движения.
- Боль, отек. Характер боли при ревматоидном артрите — ноющая, постоянная, усиливающаяся в покое, ослабевающая при активности. Суставы припухают, кожа над ними может быть теплее обычного.
- Симметричность поражения. Преимущественно поражаются суставы обеих кистей, стоп, запястий, коленей. Это помогает отличить болезнь от других форм артритов.
- Усталость, слабость. Пациенты отмечают быструю утомляемость, нарушение сна, снижение аппетита. Иногда наблюдается потеря веса.
- Подкожные узелки. Плотные образования под кожей, чаще на стопах или локтях, формируются из воспаленной соединительной ткани.
- Повышение температуры. Небольшая, но стойкая субфебрильная температура (до 37,5 °C) часто сопровождает хроническое воспаление.
Специалисту важно понимать, какие жалобы при ревматоидном артрите преобладают у конкретного пациента: это определяет стадию болезни, направление лечения. Раннее выявление заболевания дает шанс на ремиссию, предотвращение инвалидности.
Когда обращаться к врачу
Большинство пациентов обращаются к доктору уже на поздней стадии болезни, когда боли мешают повседневной активности. Однако ранняя консультация ревматолога или врача восточной медицины позволяет предотвратить развитие заболевания.
Обратиться к врачу рекомендуется при появлении симптомов:
- ощущение скованности по утрам, которое длится дольше получаса;
- отечность, боль в мелких суставах — особенно на руках, запястьях или стопах;
- симметричное воспаление, когда поражаются одинаковые суставы с обеих сторон тела;
- быстрая утомляемость, снижение массы тела, общая слабость;
- образование плотных подкожных узелков, чаще в области локтей или пальцев.
Еще одним поводом обратиться к ревматологу становится семейная предрасположенность: если близкие родственники имеют аутоиммунные заболевания, риск возрастает.
Диагностика ревматоидного артрита
Правильная диагностика РА становится главным определяющим моментом, так как от нее зависит, насколько быстро начнется лечение, каким окажется исход болезни. На ранних этапах патология нередко похожа на другие воспалительные заболевания суставов, поэтому врачу важно учитывать симптомы, результаты анализов, осмотра, инструментальных исследований.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по Zoom | 3500 руб. |
Клинический осмотр
Врач оценивает симметричность поражения, степень отека, болезненность суставов, объем движений. Признаком ревматоидного артрита является ослабление силы сжатия кисти, трудности при удержании мелких предметов. При пальпации может определяться локальная гипертермия (повышение температуры), образование ревматоидных узелков.
Лабораторные исследования
Анализы на ревматоидный артрит направлены на обнаружение признаков системного воспаления, определение аутоиммунные маркеры, насколько активно развивается процесс. Основные исследования включают следующие показатели:
- Общий анализ крови. Показывает повышение скорости оседания эритроцитов (СОЭ), умеренную анемию хронического воспаления. Эти изменения отражают активность иммунного ответа.
- С-реактивный белок (СРБ). Его концентрация увеличивается при обострении болезни, что делает показатель удобным для динамического контроля терапии.
- Ревматоидный фактор (РФ). Иммуноглобулины класса M, направленные против собственных антител организма. Наличие РФ подтверждает аутоиммунную природу процесса, хотя у части пациентов анализ может быть отрицательным.
- Антитела к циклическому цитруллинированному пептиду (АЦЦП). Один из самых точных маркеров: обнаруживается задолго до клинических проявлений, помогает диагностировать ранние формы заболевания.
- Антинуклеарные антитела. Свидетельствуют о нарушениях в регуляции иммунитета, помогают отличить РА от других аутоиммунных болезней.
- Биохимический анализ крови. Оценивает функцию печени и почек, особенно если пациент получает базисную терапию, влияющую на обмен веществ.
Анализируются какие показатели крови повышены при ревматоидном артрите: СОЭ, СРБ, количество лейкоцитов и иммуноглобулинов.
Инструментальная диагностика
Рентгеновский снимок выявляет эрозии, сужение суставной щели, признаки остеопороза. УЗИ и МРТ обнаруживают воспаление в суставах раньше, чем это становится заметно на рентгене. Согласно международным критериям РА, диагноз устанавливается при наличии характерной клиники, лабораторных маркеров, типичных рентгенологических признаков.
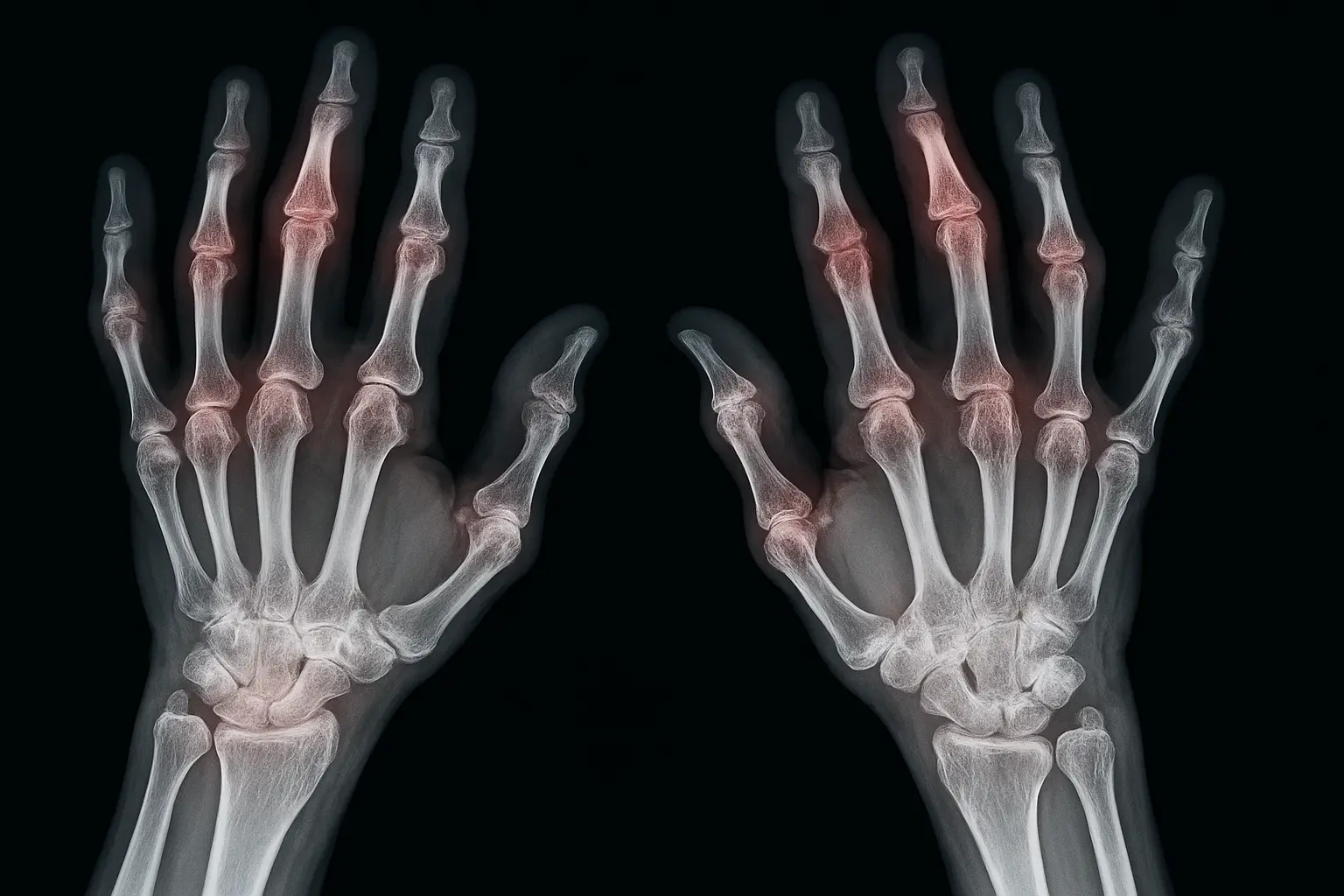
На стадии ранней диагностики РА применяется международная система классификации ACR/EULAR (2010). Она основана на комплексной оценке клинических симптомов, лабораторных данных, продолжительности болезни.
Таблица оценочных параметров ревматоидного артрита
| Категория | Критерий | Баллы |
|---|---|---|
| 1. Поражение суставов | 1 крупный сустав | 0 |
| 2–10 крупных суставов | 1 | |
| 1–3 мелких сустава (с вовлечением или без крупных суставов) | 2 | |
| 4–10 мелких суставов | 3 | |
| Более 10 суставов (из них хотя бы 1 мелкий) | 5 | |
| 2. Серологические показатели | Отрицательные РФ и АЦЦП | 0 |
| Низкоположительные РФ или АЦЦП | 2 | |
| Высокоположительные РФ или АЦЦП | 3 | |
| 3. Маркеры воспаления | Нормальные СРБ и СОЭ | 0 |
| Повышенные СРБ или СОЭ | 1 | |
| 4. Длительность симптомов | Менее 6 недель | 0 |
| 6 недель и более | 1 |
Итоговая интерпретация:
- 0–5 баллов — недостаточно признаков для постановки диагноза, требуется наблюдение в динамике, затем состояние подлежит повторной оценке.
- 6–10 баллов — критерии болезни выполнены, диагноз ревматоидного артрита установлен.
В клинике «Парамита» результаты биомедицинских исследований дополняются методами восточной медицины: пульсовой и языковой оценкой, определением дисбаланса Ци и Крови. Такой подход помогает выявить глубинные нарушения, которые поддерживают болезнь.
Лечение ревматоидного артрита
Терапия направлена на контроль воспаления, уменьшение боли, сохранение функции суставов. Заболевание требует системных методов: сочетания медикаментозных, физиотерапевтических и восточных подходов, а также коррекции образа жизни.
Базисная терапия
Основу лечения РА составляют базисные противоревматические препараты. Их цель — подавить аутоиммунное воспаление, предотвратить разрушение суставных тканей. Действие этих средств развивается не сразу: заметное улучшение наступает через несколько недель или месяцев.
К средствам этой группы относятся метотрексат, лефлуномид, сульфасалазин, гидроксихлорохин. Подбор препарата и его дозировки проводится в частном порядке, с учетом стадии болезни, сопутствующих заболеваний, переносимости.
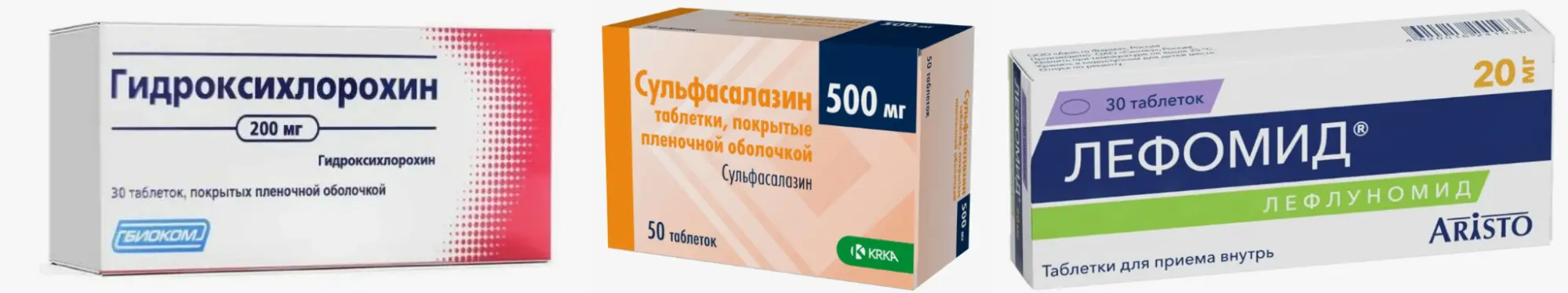
Такая терапия требует регулярного наблюдения врача и лабораторного контроля — отслеживаются показатели крови, функции печени и почек. Цель лечения — достичь минимальной активности воспаления при наименьшей дозировке препаратов. Базисные средства могут комбинироваться между собой или дополняться биологическими агентами, которые избирательно блокируют молекулы, вызывающие воспаление.
Противовоспалительная терапия
Лечение воспаления применяется для облегчения боли, снятия отека, уменьшения активности воспаления. Она не устраняет первопричину болезни, но помогает пациенту сохранить подвижность тела, а также качество жизни в период обострения. Наиболее часто используются нестероидные противовоспалительные средства (ибупрофен, мелоксикам, диклофенак), глюкокортикоиды в коротких курсах. Эти препараты воздействуют на медиаторы воспаления, снижая выработку простагландинов и цитокинов, отвечающих за боль и отечность.
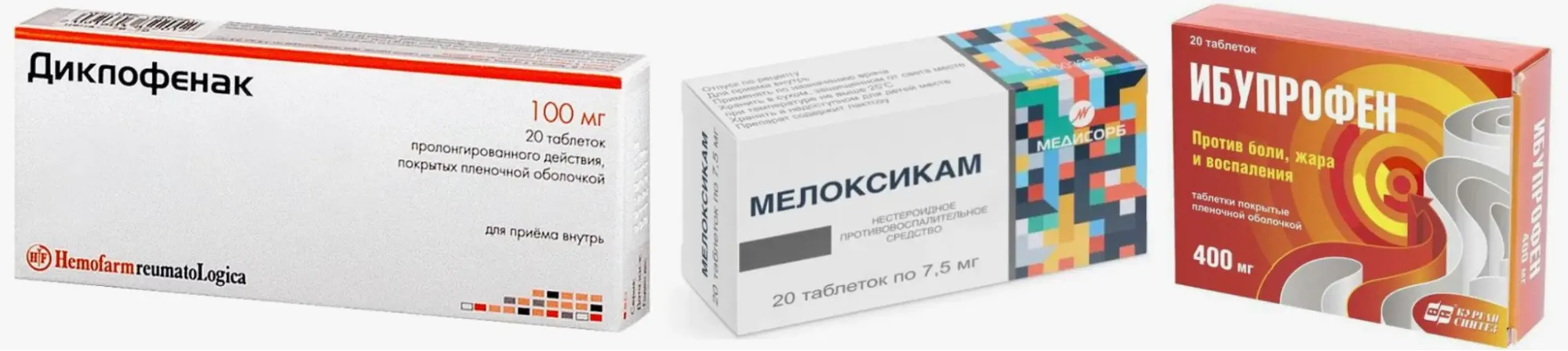
Дозировка и длительность лечения подбираются индивидуально: задача врача — достичь максимального обезболивающего эффекта при минимальных рисках для желудочно-кишечного тракта, печени, сердечно-сосудистой системы. При необходимости препараты вводятся инъекционно — внутрисуставно или внутримышечно — для локального воздействия на очаг воспаления.
Когда острые проявления купированы, дозы противовоспалительных средств постепенно уменьшают, сохраняя основной акцент на базисной терапии. Такой поэтапный подход позволяет стабилизировать состояние, снизить побочные эффекты, подготовить суставы к реабилитации, а также восстановлению двигательной активности.
Немедикаментозное лечение
Немедикаментозные методы играют важную роль в комплексной терапии: они помогают восстановить подвижность тела, улучшить кровообращение, снизить воспаление. Эти подходы особенно важны при длительном лечении, когда требуется уменьшить лекарственную нагрузку.
Основные направления:
- Лечебная физкультура (ЛФК). Индивидуально подобранные упражнения способствуют сохранению подвижности суставов, предотвращению контрактур. Движения выполняются плавно, без боли. Даже 15 минут в день регулярных занятий помогают поддерживать силу мышц, тонус связок.
- Физиотерапия. Применяются магнитотерапия, лазерное излучение, ультразвук, тепловые процедуры. Они снижают воспаление, уменьшают отечность, ускоряют регенерацию тканей.
- PRP-терапия (плазмотерапия). Использует плазму крови пациента, обогащенную тромбоцитами. Введение ее в область пораженного сустава активирует процессы восстановления, снижает воспаление, стимулирует обновление тканей.
- Кинезиотейпирование. Эластичные ленты (тейпы) накладываются на кожу для разгрузки воспаленных суставов, улучшения лимфотока. Метод уменьшает боль, сохраняет свободу движений.
- Иглоукалывание (акупунктура). Воздействие на биологически активные точки восстанавливает циркуляцию энергии Ци, устраняет застой, снимает боль. Этот метод широко применяется при хронических формах артрита и в период ремиссии.
- Фармакопунктура. Сочетает акупунктуру с введением микродоз растительных или гомеопатических препаратов в активные точки. Усиливает лечебный эффект при минимальном воздействии на организм.
- Гирудотерапия. Лечение медицинскими пиявками улучшает кровообращение и отток лимфы, разжижает кровь и оказывает выраженный, но мягкий противовоспалительный эффект.
- Моксотерапия. Прогревание активных точек полынными сигарами устраняет застой холода и сырости, укрепляет энергетические ресурсы организма.
- Су-Джок терапия. Воздействие на микрозоны кистей и стоп, соответствующие внутренним органам и суставам, помогает нормализовать энергетические потоки, ускорить восстановление.
- Фитотерапия. Использование растительных сборов с противовоспалительным, очищающим, укрепляющим эффектом. Назначается индивидуально с учетом конституции пациента, стадии болезни.
- Лечебный массаж. Мягкие растягивающие и разминающие движения снимают мышечное напряжение, улучшают кровоток, помогают восстановить гибкость тела.
- Психоэмоциональная стабилизация. Медитация, дыхательные практики, легкая йога снижают уровень стресса — один из факторов обострений.
Регулярное применение этих методов укрепляет суставы, продлевает ремиссию, снижает потребность в медикаментах, устраняя диссонанс между телесными проявлениями и внутренними процессами.
Диета и режим
Рацион питания заметно воздействует на характер и прогрессирование РА. Диета при ревматоидном артрите включает полезные и запрещенные продукты и подбирается индивидуально. Но ряд ключевых принципов доказал свою эффективность как с позиции науки, так и в рамках практики ТКМ.
Следует регулярно употреблять:
- Рыбу холодных морей — лосось, скумбрия, сардины, сельдь. Они богаты омега-3 жирными кислотами, помогающими снижать воспалительную активность, укреплять сосуды.
- Цельнозерновые каши — гречневая, овсяная, бурый рис. Дают энергию, стабильный обмен веществ.
- Бобовые — фасоль, чечевица, нут. Богаты растительным белком и содержат значительное количество фолиевой кислоты, необходимой для восстановления тканей.
- Растительные масла — оливковое, льняное, кунжутное. Содержат полезные жирные кислоты, которые уменьшают воспаление, улучшают усвоение витаминов.
- Орехи, семена — грецкие, миндаль, льняные, чиа. Укрепляют суставы и сердце, насыщая организм микроэлементами.
- Фрукты, ягоды — яблоки, гранаты, черника, вишня. Богаты полифенолами, которые укрепляют сосудистые стенки, замедляют старение клеток.
- Овощи, зелень — брокколи, капуста, шпинат, сельдерей, петрушка. Содержат антиоксиданты и клетчатку, поддерживают работу пищеварения, выводят токсины.
- Молочнокислые продукты — кефир, йогурт, айран. Нормализуют микрофлору кишечника, если хорошо переносятся.
- Вода, травяные настои — помогают выводить продукты воспаления, сохранять водный баланс организма.
Восточная диетология рекомендует употреблять пищу теплой температуры, избегать холода и сырости, особенно в сезон обострений. Питание при ревматоидном артрите должно быть регулярным, сбалансированным, без переедания.
Что нельзя есть при ревматоидном артрите:
- Продукты с избыточной концентрацией соли — усиливают отечность, повышают артериальное давление.
- Жирное мясо (свинина, баранина, утка), колбасы — содержат насыщенные жиры, усиливающие воспаление.
- Жареные, копченые блюда — провоцируют образование свободных радикалов, перегружают печень.
- Сахар, сладости, сдобу — вызывают скачки глюкозы, поддерживают хроническое воспаление.
- Жирные молочные продукты — могут образовывать слизь, нарушать обмен кальция.
- Алкоголь при ревматоидном артрите снижает эффективность лекарств, увеличивает токсическую нагрузку на печень.
- Фастфуд, консервы — содержат трансжиры, ароматизаторы, избыток соли.
- Томаты, баклажаны, картофель (пасленовые) — у некоторых пациентов вызывают обострение воспаления.
- Кофе в избытке — повышает уровень стрессовых гормонов, влияющих на активность болезни.
Исключение этих продуктов помогает уменьшить воспаление, улучшить обмен веществ, поддержать эффект терапии. Диета строится на тепловой обработке блюд, умеренном употреблении белка, достаточном количестве овощей, круп, растительных масел.
Режим дня также влияет на течение болезни. Важно соблюдать баланс между активностью и отдыхом, избегать переохлаждений, стрессов, длительного пребывания в сыром климате. Сон не менее 7–8 часов, с обязательным расслаблением перед сном — легкие дыхательные практики, самомассаж или короткая медитация снижают уровень воспалительных гормонов, помогают сохранить стабильное состояние.
Хирургическое лечение
Когда консервативная терапия не приносит результата, а суставы утрачивают подвижность, рассматривается оперативное вмешательство. Целью хирургического вмешательства является восстановление утраченных функций, купирование болевого синдрома, повышение качества жизни пациента.
Применяются несколько методик:
- Синовэктомия — удаление воспаленной синовиальной оболочки для предотвращения дальнейшего разрушения сустава.
- Артропластика — восстановление суставной поверхности, когда разрушения не достигли критического уровня.
- Эндопротезирование — замена сустава искусственным имплантом при выраженной деформации.
- Артродез — фиксация суставных поверхностей для устранения боли, когда нельзя сохранить подвижность.
После хирургического лечения обязательна реабилитация — ЛФК, физиотерапия, восстановительная акупунктура.
Восточная медицина рассматривает операцию как крайний этап, когда необходимо устранить физическую преграду для движения Ци. После вмешательства важно восстановить энергообмен и кровообращение в области оперированного сустава. Поэтому в клинике «Парамита» пациенты получают поддерживающие курсы фитотерапии, точечного массажа и моксотерапии, способствующие быстрому заживлению, уменьшению боли.
Хирургическое лечение не отменяет дальнейшего наблюдения и профилактики обострений. Даже после операции важно соблюдать диету, двигательный режим, проводить восстановительные процедуры.
Народные средства
Следует помнить, что использование народных средств при ревматоидном артрите не способно заменить основное лечение, однако такие методы могут дополнять терапию.
Чаще используют:
- Травяные отвары, настои — из корня солодки, сабельника, девясила, имбиря. Эти растения обладают очищающими и противовоспалительными свойствами, снижают отечность.
- Компрессы, ванночки с морской солью, ромашкой, шалфеем — улучшают микроциркуляцию, расслабляют мышцы, уменьшают скованность.
- Втирания масел (кунжутного, камфорного, горчичного) для согревания суставов, стимуляции кровотока.
- Медовые аппликации — при отсутствии аллергии помогают снять локальное воспаление, улучшить питание тканей.
В традиционной китайской медицине растения подбираются не только по симптомам, но и по типу энергетического дисбаланса — избытку холода, сырости или жара. Поэтому самостоятельный выбор средств не рекомендуется: только специалист способен определить, какие травы безопасны, а также совместимы с базисными препаратами.
Такие методы особенно полезны в период ремиссии — когда воспаление стихает, но требуется поддержка суставов, профилактика новых обострений. Правильно подобранные рецепты усиливают действие основной терапии, улучшают сон, уменьшают стресс, повышают общий тонус организма.
В период обострения
Обострение — это период активного воспаления, когда усиливается боль, суставы становятся припухшими, а подвижность резко снижается. В это время важно своевременно скорректировать лечение, чтобы уменьшить активность иммунного ответа, не допустить разрушения суставных тканей.
Как лечить ревматоидный артрит в период обострения:
- Коррекция медикаментозной терапии. Врач может изменить дозировку базисных препаратов, добавить короткий курс глюкокортикоидов или нестероидных противовоспалительных средств. Цель — быстро подавить воспаление, стабилизировать иммунный ответ.
- Режим покоя, щадящей активности. Суставы нуждаются в разгрузке, но полная неподвижность противопоказана. Легкие движения способствуют нормальному кровообращению, предотвращают застой лимфы.
- Физиотерапевтические процедуры. Применяются мягкие методы воздействия — лазеротерапия, электрофорез с противовоспалительными средствами, ультразвук. Эти процедуры снижают боль, ускоряют рассасывание отека, восстанавливают обменные процессы в тканях.
- Методы восточной медицины. В острый период используются щадящие процедуры: акупунктура, моксотерапия, баночный массаж, гирудотерапия. Они активируют микроциркуляцию, снижают воспаление, уменьшают нагрузку на органы детоксикации.
- Коррекция питания. Диета становится строгой: исключаются жирное мясо, сахар, алкоголь, острая и жареная еда. В рацион включаются легкие теплые блюда, каши, овощные супы, отвары шиповника, имбиря. Такая еда уменьшает внутренний «жар», поддерживает уровень энергии.
- Эмоциональный баланс. Стресс усиливает воспаление, поэтому рекомендованы дыхательные упражнения, техники релаксации для стабилизации нервной системы.
Следуя этим принципам, удается сократить продолжительность обострения, смягчить его проявления. Плавный переход к восстановительным процедурам и лечебной гимнастике помогает закрепить результат, быстрее вернуться к ремиссии.
В период ремиссии
Когда воспаление удается взять под контроль, наступает ремиссия — время, когда симптомы ослабевают, но заболевание не исчезает полностью. Этот этап требует внимательного отношения: правильный режим сохраняет стабильность, предотвращает обострения.
Основная цель терапии в этот период — поддерживать баланс иммунной системы, кровообращения, энергетических потоков. Пациенту рекомендуется:
- продолжать прием поддерживающих доз базисных препаратов;
- регулярно выполнять мягкую гимнастику, упражнения на растяжение, дыхательные практики, йогу;
- проходить курсы физиотерапии и акупунктуры для укрепления мышц, улучшения питания суставов;
- соблюдать рациональное питание, питьевой режим.
Врачи советуют вести дневник самочувствия: фиксировать утреннюю скованность, уровень боли, стрессовые события, изменения в рационе. Это позволяет своевременно заметить признаки обострения, скорректировать лечение.
Лечение в клинике «Парамита»
В клинике восточной медицины «Парамита» лечение РА строится на сочетании классических ревматологических стандартов и принципов традиционной китайской медицины. Подобная тактика обеспечивает снятие симптомов, восстановление внутренних механизмов саморегуляции организма.
Основные направления терапии:
- Комплексная диагностика. Врач проводит осмотр суставов, оценивает лабораторные и инструментальные данные, а также применяет методы восточной диагностики — пульсовую, языковую, аурикулодиагностику. Это позволяет определить энергетические нарушения, поддерживающие воспаление.
- Индивидуальная терапевтическая программа. Для каждого пациента разрабатывается персональная схема, включающая медикаменты, акупунктуру, фитотерапию, моксотерапию, массаж туй-на, лечебную гимнастику.
- Реабилитация. После стихания обострения пациент проходит восстановительные процедуры, направленные на укрепление мышц, профилактику рецидивов, продление ремиссии.
Врачи клиники не разделяют организм на отдельные органы — рассматривают его как единую систему. Поэтому лечение направлено не только на суставы, но и на восстановление гармонии между физическим и эмоциональным состоянием, иммунитетом, обменом веществ. Такой подход помогает пациентам «Парамиты» добиться длительной ремиссии, сохранить активность даже при хроническом течении болезни.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по Zoom | 3500 руб. |
Осложнения ревматоидного артрита
Когда лечение РА откладывается или проводится неполноценно, хроническое воспаление постепенно разрушает суставы. Постоянная активация иммунной системы нарушает обмен веществ и работу внутренних органов, что приводит к развитию серьезных осложнений.
Наиболее частые осложнения и синдромы при ревматоидном артрите:
- Разрушение структур опорно-двигательного аппарата. Включает в себя прогрессирующее истончение хряща, эрозивное поражение костной ткани, развитие суставных деформаций. Пальцы приобретают характерную веретенообразную форму, ограничивается подвижность, появляются анкилозы — сращение суставных поверхностей. Без терапии человек теряет способность к самообслуживанию.
- Мышечная атрофия. Из-за боли и ограниченных движений мышцы вокруг пораженных суставов постепенно ослабевают, это снижает их опору, ускоряет деформацию. Наиболее часто атрофируются мышцы кистей, предплечий, бедер.
- Туннельные синдромы. Воспаленные ткани могут сдавливать нервы в узких анатомических каналах. Наиболее известен синдром запястного канала, при котором появляется покалывание, слабость пальцев, онемение. Похожие изменения могут развиваться в области локтевого или малоберцового нерва.
- Синдром Шегрена. Это аутоиммунное поражение слюнных и слезных желез, сопровождающееся сухостью во рту и глазах, чувством «песка» в глазах, повышенной ломкостью зубов. Часто наблюдается у пациентов с серопозитивными формами артрита.
- Ревматоидный васкулит. Воспаление мелких сосудов вызывает нарушение кровоснабжения тканей. На коже появляются язвочки, красные пятна или участки некроза, а в тяжелых случаях — поражение нервов, внутренних органов.
- Поражения легких, сердца. У некоторых пациентов развивается легочный фиброз или формируются ревматоидные узелки, вызывающие кашель и одышку. Сердце может страдать от перикардита, миокардита, хронической сердечной недостаточности, что повышает риск ишемической болезни.
- Анемия, остеопороз. Хроническое воспаление замедляет выработку эритроцитов, что приводит к анемии. Из-за недостатка движения и применения глюкокортикоидных препаратов кости становятся менее прочными, что повышает риск их повреждения.
- Инвалидность при ревматоидном артрите. При выраженных деформациях, анкилозах, ограничении движений пациент может потерять трудоспособность. Присвоение группы инвалидности позволяет оформить реабилитационные программы, получить специализированную помощь.
Потенциальные проблемы при ревматоидном артрите связаны с болью, ограничением подвижности, системными воздействиями болезни на организм. Длительная терапия гормональными и иммуносупрессивными препаратами может вызывать побочные эффекты — снижение плотности костей, анемию, нарушение обмена веществ. Все это требует постоянного наблюдения, корректировки лечения, поддержки организма, чтобы сохранить качество жизни пациента.
Профилактика ревматоидного артрита
Эффективных мер, способных полностью защитить от появления заболевания, в настоящее время нет, но можно значительно снизить риск ее возникновения, замедлить прогрессирование уже начавшегося процесса. Важна системная работа — коррекция образа жизни, питания, эмоционального состояния, регулярное наблюдение у специалиста.
Основные меры профилактики:
- Избавление от никотиновой зависимости. Курение усиливает аутоиммунные реакции, ускоряет разрушение суставных тканей. Отказ от этой привычки уменьшает нагрузку на организм, замедляя прогрессирование болезни.
- Своевременное лечение инфекций. Хронические воспаления дыхательных путей и полости рта создают постоянный источник иммунной активации. Важно устранять очаги инфекции — лечить зубы, десны, тонзиллит, синуситы.
- Контроль массы тела. Лишний вес усиливает давление на суставы, способствует развитию воспаления. Поддержание здорового веса уменьшает боли, повышает эффективность терапии.
- Рациональное питание. Диета должна включать рыбу, овощи, цельнозерновые продукты, растительные масла. Желательно ограничить соль, сахар, жирное мясо, алкоголь. Такой рацион помогает стабилизировать обмен веществ, уменьшить воспаление.
- Умеренные тренировки. Нагрузки укрепляют мышцы, улучшают циркуляцию крови, сохраняют подвижность суставов. Наиболее полезны плавание, йога, пилатес, скандинавская ходьба.
- Снижение стресса. Постоянное эмоциональное напряжение ослабляет иммунитет. Практики расслабления, глубокое дыхание, качественный сон помогают восстановить внутреннее равновесие.
- Профилактические осмотры. Если есть семейная предрасположенность, важно контролировать состояние суставов — проходить диагностику 1–2 раза в год, своевременно обращаясь к врачу при первых симптомах боли или тугоподвижности.
Профилактика не ограничивается избеганием внешних факторов — она предполагает постоянное внимание к своему телу, соблюдение умеренности во всем, сохранение энергетического равновесия, что соответствует философии традиционной китайской медицины.
Прогноз жизни при ревматоидном артрите
Ревматоидный артрит действительно может влиять на продолжительность жизни, но при раннем и правильном лечении этот эффект минимален. Без терапии хроническое воспаление со временем повреждает сосуды, сердце, легкие, из-за чего жизнь может сокращаться в среднем на 5–10 лет. Однако благодаря современным методам лечения, включая базисные и таргетные препараты, этот разрыв постепенно уменьшается.
По данным Европейской антиревматической лиги (EULAR) и Всемирной организации здравоохранения, пациенты, начавшие лечение в первые 6–12 месяцев после появления симптомов, живут почти столько же, сколько люди без артрита. При этом у 80% из них удается достичь ремиссии — состояния, когда воспаление полностью контролируется, суставы не разрушаются.
Если болезнь долго остается без контроля, риск инвалидности заметно возрастает. Статистика показывает, что через 5 лет от начала заболевания трудоспособность теряют около 35–40% пациентов, а через 10 лет — до половины. Основные причины — поздняя диагностика, постоянное воспаление, поражение внутренних органов.
Современные препараты, физиотерапия и восточные методы, направленные на восстановление баланса организма, позволяют снизить боль, предотвратить осложнения. При регулярном наблюдении и выполнении рекомендаций врачей человек с РА может прожить долгую, активную и полноценную жизнь.
Исследования по ревматоидному артриту
Современные научные работы подтверждают: ранняя диагностика и индивидуальный подбор терапии значительно улучшают прогноз, уменьшают риск инвалидности, продлевают жизнь пациентов.
Ключевые исследования последних лет, посвященные этому заболеванию:
- Нетрудоспособность при ревматоидном артрите — развитие в течение 15 лет и оценка прогностических факторов с течением времени. Eberhardt K., Fex E. (2007). Journal of Rheumatology. По результатам 15-летнего наблюдения установлено: почти половина пациентов (44%) теряют способность работать в течение десяти лет после начала болезни при несвоевременном лечении.
- Ревматоидный артрит — глобальное бремя и лечение. World Health Organization (2023). В отчете ВОЗ отмечено, что распространенность болезни в мире составляет около 0,5–1% (в 2019 году - 18 миллионов человек), а своевременное лечение позволяет сохранить нормальную продолжительность жизни у большинства пациентов.
- Бремя ревматоидного артрита и прогнозируемая распространенность к 2050 году. Систематический анализ исследования глобального бремени болезней (2021). Исследование показало распространенность и тенденции заболевания в мире: сколько людей живет с артритом, как меняется заболеваемость, какие прогнозы до 2050 года.
- Результаты ведения и лечения ревматоидного артрита в эпоху биологических и таргетных синтетических препаратов: оценка 10-летних данных когорты KURAMA. Прямое исследование с 10-летним наблюдением пациентов с артритом, показало, как применение биологических и таргетных препаратов изменило исходы болезни.
- Терапевтические достижения в лечении ревматоидного артрита. BMJ (2024). Обзорная статья, рассматривающая переход от традиционных базисных средств к современным таргетным и комбинированным подходам: как изменились стратегии лечения.
- Долгосрочные клинические результаты при раннем ревматоидном артрите, пролеченном до достижения целевого уровня в исследованиях BeSt и IMPROVED. Oxford Academic (2024). Исследование пациентов с ранним артритом, где применялся принцип «лечим до цели» (treat-to-target). Показало, что раннее и активное вмешательство значительно улучшает ход болезни.
- Что нового в лечении ревматоидного артрита. ScienceDirect (2025). Современный обзор перспектив лечения: новые иммунные и клеточные подходы, технологии, которые могут изменить практику.
Эти данные показывают: РА перестал быть заболеванием с неблагоприятным прогнозом. При комплексном ведении достигается стойкая ремиссия, позволяющая пациентам вести долгую и активную жизнь без ущерба для ее качества.
Частые вопросы
Ревматоидный артрит — хроническое воспалительное заболевание, требующее комплексного и длительного подхода. Своевременная диагностика, правильно подобранная базисная терапия, физиопроцедуры, сбалансированное питание позволяют остановить прогрессирование болезни, предупредить осложнения, а также сохранить активность надолго.
В клинике восточной медицины «Парамита» лечение строится на сочетании научных и традиционных методов. Врачи восстанавливают не только суставы, но и внутреннее равновесие организма, помогая пациентам добиться устойчивой ремиссии, вернуться к полноценной жизни.
Литература
- Вогралик В.Г., Вязьменский Э.С. Очерки китайской народной медицины. — М.: Медгиз, 1961.
- Насонов Е.Л., Каратеев Д.Е. Ревматоидный артрит. Клинические рекомендации. — М.: ГЭОТАР-Медиа, 2021.
- Smolen J.S., Aletaha D., McInnes I.B. Rheumatoid arthritis. — The Lancet., 2016;388(10055):2023–2038.
- Firestein G.S., Budd R.C., Gabriel S.E. Kelley and Firestein’s Textbook of Rheumatology. — 11th ed. — Philadelphia: Elsevier, 2021.
- Scott D.L., Wolfe F., Huizinga T.W.J. Rheumatoid arthritis. — The Lancet., 2010;376(9746):1094–1108.
- Lee Y.H., Song G.G. All-cause and cause-specific mortality in rheumatoid arthritis: a meta-analysis. — Zeitschrift für Rheumatologie., 2024.
- Eberhardt K., Fex E. Work disability in rheumatoid arthritis — development over 15 years and evaluation of predictive factors. — J Rheumatol., 2007;34(3):481–487.
- Kirkeskov L., Bray K. Employment of patients with rheumatoid arthritis: systematic review and meta-analysis. — BMC Rheumatology., 2023.
- World Health Organization. Rheumatoid arthritis — Fact Sheet. — WHO, 2023.
- Марищук В.Л., Филатов Ф.Р. Психосоматика: теория и практика. — СПб.: Питер, 2019.






