 Грачев Илья Илларионович
Грачев Илья Илларионович
 Ефремов Михаил Михайлович
Ефремов Михаил Михайлович
Шейный спондилез — заболевание с многогранной клинической картиной, которое стремительно поражает костные структуры позвоночника, сдавливает нервно-сосудистые ветви и провоцирует выраженную неврологическую симптоматику. Беспокоящие проявления с хрустом и болью в шее, ограниченной подвижностью часто сочетаются с понижением слухового восприятия, появлением в поле зрения зрительных феноменов (мушки, точки, полосы) и обморочными состояниями. Болезнь тяжело поддается классическим тактикам терапии с непродолжительными периодами ремиссии.
Однако врачи медцентра «Парамита», опираясь на лучшие достижения европейских и восточный школ, разработали персонализированный и высокоэффективный курс лечения спондилеза шейного отдела, помогающий остановить болезнь и достичь устойчивой ремиссии.
Что собой представляет спондилез шейного отдела позвоночника
Шейный спондилез (спондилогенный остеоартроз, spondylosis или спондилоартроз) — дегенеративно-дистрофический процесс в позвоночном столбе, характеризующийся прогрессирующими нарушениями в межпозвоночных дисках (МПД), телах позвонков и связочном аппарате данного сегмента. В основе патогенеза лежат возрастные и механически обусловленные изменения обменных процессов в межпозвоночных дисках. Вследствие начинается формирование краевых костных разрастаний (остеофитов), возможная нестабильность сегментов позвоночника и компрессия нейрососудистых структур.
Клиническая картина при ШОП спондилезе обусловлена комплексом патоморфологических и патофизиологических процессов:
- дегенерацией МПД — снижение их высоты, обезвоживание, фиброз, потеря эластичности;
- краевыми остеофитами, формируемых на телах позвонков, ограничивая их подвижность;
- стенозом межпозвонковых отверстий и позвоночного канала и последующая спинномозговая и корешковая компрессия;
- сдавление околопозвоночных артерий, венозных сплетений и нервных волокон, вызывающее головокружения, зрительно-слуховые феномены и вегетативные реакции;
- окостенением связочного аппарата — кальциноз передней и задней продольной связок, ограничивающий подвижность и усиливающий компрессию;
- деформацией тел позвонков — субхондральный склероз, уплощение, снижение высоты;
- протрузией и грыжами межпозвоночных дисков, усиливающих неврологическую симптоматику;
- рефлекторным мышечно-тоническим синдромокомплексом — компенсаторное перенапряжение глубоких шейных мышечных групп.
Этиология заболевания многофакторная. Основными триггерами служат возрастные изменения тканей позвоночника, длительные статические нагрузки, гиподинамия, травма или микротравмы в шейном участке, нарушения осанки, а также профессиональные факторы, связанные с вынужденным положением головы. Немаловажную роль играют и генетические предпосылки, приводящие к преждевременному изнашиванию соединительнотканных структур.
Наиболее часто шейный спондилез диагностируется у лиц старше 40–45 лет, а к возрасту 60 лет признаки заболевания выявляются у большинства людей даже при отсутствии выраженной симптоматики. Мужчины и женщины подвержены заболеванию в равной степени с небольшим преобладанием женщин. Однако у мужчин нередко отмечается более раннее и агрессивное течение патологии, с рецидивированием в 50-75% случаев.

Деформирующий
ДШС — это особая форма дегенеративного поражения, при которой доминирует патологическое массовое образование остеофитных наростов с выраженной деформацией позвонков и нестабильностью шейного отдела.
В отличие от типичной формы при деф. спондилезе отмечается тенденция к сращению смежных тел позвонков, формируя так называемые «ложные суставы» или блоки, что в значительной степени снижает подвижность. ДШС часто сопровождается сужением позвоночного канала и компрессией сосудов (в первую очередь заднецеребральных артерий), что обуславливает целый комплекс вегетативных и неврологических симптомов — головокружение, обмороки, нарушение слуха и зрения.

Причинами обычно становятся не только возрастные изменения, но и перенесенные травмы, хронические перегрузки, врожденные аномалии строения позвоночника. Деформирующий спондилез прогрессирует быстрее и хуже поддается консервативному лечению по сравнению с классической формой патологии.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по телефону | 3500 руб. |
| Онлайн-консультация по Zoom | 3500 руб. |
Симптомы шейного спондилеза
Шейный спондилез развивается постепенно, и клинические проявления нарастают по мере прогрессирования дегенеративных изменений. Симптоматика условно делится по стадиям патологического процесса:
I стадия (начальная) - незначительная дегенерация МПД, инициирование формирования остеофитов. Начальные симптомы спондилеза шейного отдела позвоночника:
- чувство усталости в шейной области, особенно к вечеру;
- умеренная скованность после сна или длительных статических нагрузках;
- слабый, эпизодический хруст при повороте черепа;
- напряженность мышечных групп без беспокоящей болезненности;
- затылочные головные боли.
II стадия (развернутая) - усиление признаков дегенерации дисков, увеличение остеофитов, стенозированные межпозвонковые каналы. Симптомокомплекс:
- постоянные боли, усиливающиеся при движениях;
- ограниченная подвижность в шейной области;
- распространение болей в плече-лопаточную и затылочную зоны;
- парестезии (ощущение жжения, покалывания, ползания мурашек) с онемением, покалыванием в верхних конечностях;
- головокружение при поворотах;
- визуальные и слуховые феномены;
- чувство нестабильности (неустойчивость при ходьбе).
III стадия (поздняя, осложненная) - изменения: грубая деформация сегментов, грыжевые выпячивания, спинномозговая, корешковая и сосудистая компрессии. Симптомы:
- выраженное ущемление, воспаление или поражение нервных корешков спинного мозга;
- резкая сниженная подвижность шейного сегмента;
- появление мышечной слабости в верхних конечностях, со снижением хватательного усилия;
- тремор (дрожь), затруднение мелкой моторики;
- нарушение зрения, слуха с возможными обмороками;
- признаки цервикальной миелопатии (неустойчивость походки, гиперрефлексия, онемение конечностей);
- хронический болевой синдром, плохо поддающийся лечению.
Причины
Шейный спондилез развивается под влиянием множества факторов, среди которых ведущую роль играют возрастные изменения и хронические механические нагрузки на позвоночник.
Помимо естественного старения, значительное влияние оказывают образ жизни, профессиональные и индивидуальные особенности.
К ключевым факторам риска относятся:
- возраст старше 40–45 лет (естественное старение тканей);
- принадлежность к женскому полу;
- негативный психоэмоциональный статус, депрессивные состояния;
- нарушение режима сна и бодрствования;
- хроническая интоксикация на фоне вредных привычек;
- гиподинамия и длительное статическое перенапряжение мускулов;
- частое нахождение головы в вынужденных не физиологических позах;
- травмирование ШОП (повторные или единичные), «хлыстовые» бытовые или спортивные повреждения;
- нарушения осанки и сколиоз шейного отдела;
- избыточная масса тела, увеличивающая нагрузку на позвоночник;
- генетическая предрасположенность к дегенеративным изменениям соединительной ткани;
- профессиональные вредности, связанные с тяжелым физическим трудом или вибрационными воздействиями.
Консолидация этих факторов приводит к ускоренному развитию дегенеративных процессов и повышает риск возникновения выраженной симптоматики при шейном спондилезе. Понимание и коррекция этих рисков являются важной частью профилактики и успешной терапии патологии.
Степени спондилеза шеи
Клиническая картина спондилеза условно делится на три стадии, каждая из которых отражает глубину анатомо-функциональных деструкций шейного отдела:
I степень
Физиологические изменения:
- начальная дегенерация МПД с дегидратацией, уменьшением высоты, снижением эластичности;
- наблюдается незначительное образование остеофитных тел;
- структуры позвонков в норме или с минимальными признаками склероза;
- отсутствует выраженный стеноз позвоночного канала и межпозвонковых отверстий.
Этот этап клинически протекает бессимптомно или проявляется легкой скованностью, утомляемостью в шее, дискомфортом после нагрузки.
II степень (умеренная)
Патофизиологические нарушения:
- диски утрачивают амортизирующую функцию, отмечается их сплющивание и фиброз;
- выросты увеличиваются в размерах и начинают деформировать края позвонков;
- сужаются межпозвонковые отверстия — появляется компрессия нервных корешков;
- возможны протрузии или небольшие грыжи дисков.
Клинически выраженные боли в шее, головокружение, онемение рук, снижение подвижности, симптомы корешкового раздражения.
III степень (тяжелая)
Патофизиологические изменения:
- грубая деформация МПД, массивные остеофиты с тенденцией к сращению позвонков (анкилоз);
- стеноз позвоночного канала, компрессия спинного мозга и сосудов;
- окостенение связок, резкое ограничение подвижности.
Клинически диагностируется постоянный болевой синдром, нарушения походки и координации, мышечная слабость, возможны признаки цервикальной миелопатии (сдавление спинного мозга).
Диагностика
Перед тем как начинать лечить проявления спондилеза в шейном отделе позвоночника, необходимо полноценное диагностическое обследование, направленное на подтверждение степени деструкции, оценку характера компрессии нервных и сосудистых структур, а также исключение других заболеваний со схожей симптоматикой. Для постановки диагноза применяется комплекс клинико-инструментальных методик исследования:
- сбор анамнеза (истории болезни), проведение осмотра, пальпация (прощупывание) и неврологическое тестирование, для определения того, как лучше лечить шейный спондилез, исходя из результатов обследования;
- ЭКГ, флюорография;
- рентген шейного сегмента;
- назначают магнитно-резонансную томографию (МРТ), мультиспиральную и обычную компьютерные томографии (МСКТ и КТ);
- электронейромиография (ЭНМГ);
- триплекс и допплерография шейных сосудов (УЗДГ позвоночных артерий);
- клинические и биохимические лабораторные тесты (для исключения воспалительного или системного процесса). В отдельных случаях для дифференциальной диагностики шейного спондилеза применяют пробы на ревматизм или инфекции.

Как лечить спондилез шоп
Лечение шейного спондилеза направлено на замедление дегенеративных процессов, снятие болевого синдрома, восстановление подвижности и профилактику осложнений. Применяется преимущественно консервативный подход. Хирургическое вмешательство рассматривается только в случае выраженной неврологической симптоматики или отсутствия эффекта от длительной терапии.
При резком болевом синдроме до визита к врачу можно прибегнуть к самопомощи.
Основные мероприятия:
- недопущение резких поворотов головы, особенно вбок или вверх;
- ограничьте подвижность шеи воротником Шанца, а при его отсутствии зафиксируйте шею шарфом или полотенцем, не туго, но так, чтобы уменьшить подвижность;
- примите удобное положение на ровной поверхности, подложив невысокую подушку или валик под шею;
- убедитесь, что голова не запрокинута и не наклонена вбок — допустимо только нейтральное положение;
- в первые 24 часа при выраженной боли можно приложить прохладный компресс (лед в ткани, холодный гель-пакет) на 10–15 минут 4-5 раз;
- если болезненность вызвана мышечным спазмом — наоборот, теплая грелка или шарф на шею поможет расслабить мышцы;
- примите безрецептурное обезболивающее: парацетамол, ибупрофен, нимесулид — по стандартной дозировке (если нет противопоказаний);
- при сильном мышечном спазме помогут таблетка миорелаксанта;
- не пытайтесь разминать шею или активно ею двигать — это может усилить компрессию;
- при наличии головокружения или предобморочного состоянии примите горизонтальное положение и измерьте артериальное давление;
Консервативная терапия
Консервативное лечение при спондилезе шейного отдела позвоночника остается основным методом на всех стадиях, за исключением запущенных форм с выраженной неврологической симптоматикой. Подход всегда комплексный, с учетом возраста пациента, стадии заболевания и выраженности клинических проявлений.
Медикаментозная терапия
Комплексный курс необходим для купирования острого или хронического болевого синдрома и подбирается на индивидуальной основе с учетом выраженности симптоматики, возраста и стадийности процесса:
- анальгетики и НПВП (нестероидные противовоспалительные средства): ибупрофен, кетопрофен, диклофенак, нимесулид, мелоксикам. Продолжительный прием НПВП требует защиты желудка (омепразол, пантопразол);
- миорелаксанты: Толперизон (Мидокалм), тизанидин, баклофен — назначаются короткими курсами (до 2 недель);
- сосудистые и ноотропные препараты: Винпоцетин, бетагистин, циннаризин, кавинтон, пирацетам;
- хондропротекторы (по показаниям): Глюкозамин, хондроитин-сульфат, комбинированные формы (Терафлекс, Артра). Прием длительный — от 12-18 месяцев;
- витамины группы B: комбинированные препараты - Нейромультивит, Мильгамма, Нейробион;
- слабые трициклические антидепрессанты или антиконвульсанты: амитриптилин, габапентин;
- диуретики и венотоники — при отеках, нарушении венозного оттока;
- гормональные препараты (кортикостероиды): Преднизолон, Дексаметазон или Кортизон. При необходимости показаны местные блокады в область позвоночника в форме эпидуральных инъекций, по ходу пораженных нервных стволов;
- местные анестетики - новокаиновые или лидокаиновые блокады.
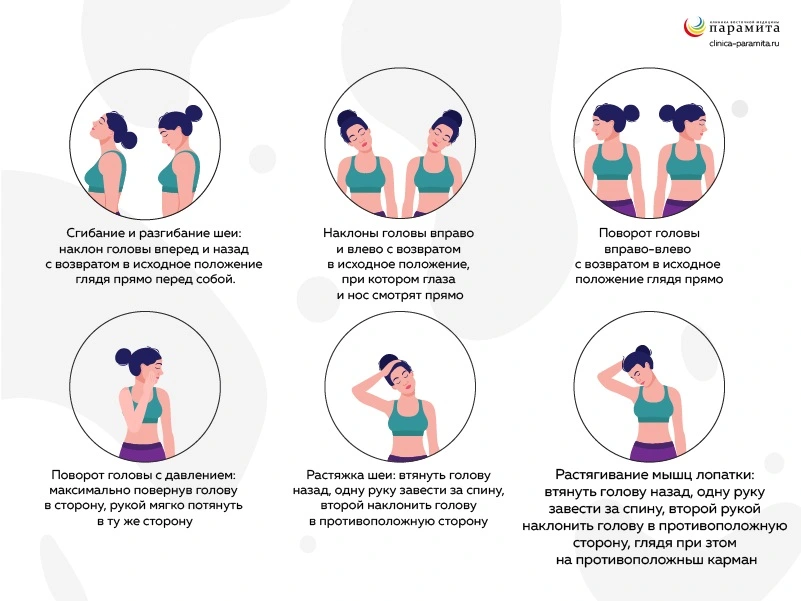
Лечебная физкультура (ЛФК)
Лечебная физкультура — это важная часть комплексного лечения шейного спондилеза. Корректно подобранные упражнения способствуют укреплению мышечно-связочного аппарата, восстановлению подвижности сегментов шейного отдела и улучшению кровоснабжения позвоночных структур.
Упражнения подбираются строго индивидуально, под контролем специалиста и вне периода обострения.
Правила для лечебной гимнастики:
- проводится в период ремиссии под наблюдением специалиста;
- включает щадящие упражнения на растяжение, укрепление мышц шеи, плечевого пояса и верхнего грудного отдела;
- улучшает подвижность, кровообращение и снижает статическую нагрузку на позвоночник.
Физиотерапия
Физиотерапевтические методы широко применяются в лечении шейного спондилеза как часть комплексного подхода. Они направлены на снижение болевого синдрома, улучшение трофики тканей, устранение мышечного спазма, а также стимуляцию восстановительных процессов в области поражения.
Основные методы физиотерапии:
- электрофорез с противовоспалительными и анальгезирующими средствами;
- ультразвуковая терапия (фонофорез);
- магнитотерапия и лазеротерапия (низкоинтенсивная);
- амплипульстерапия (СМТ);
- диадинамические токи;
- ультрафиолетовое облучение (УФО) воротниковой зоны;
- парафинотерапия или озокеритовые аппликации;
- тепловые процедуры (включая инфракрасное излучение);
- бальнеотерапия и лечебные души (подводный душ-массаж, циркулярный душ и др.)
Применение физиотерапевтических методов при спондилезе ШОП подбирается индивидуально с учетом стадии заболевания, выраженности симптомов и сопутствующих патологий. Некоторые процедуры противопоказаны при гипертонии, онкологии и выраженном стенозе позвоночного канала.
Ортопедические приспособления
Ортопедические изделия при появлении симптомов и в лечении шейного спондилеза снижают нагрузку на этот отдел позвоночника, стабилизируют позвонки, предупреждают обострение при хроническом процессе.
Основные виды ортопедических приспособлений:
- шейный воротник (ортез) Шанца;
- ортопедические подушки;
- корректоры осанки;
- реклинаторы и шейно-грудные ортезы;
- ортопедические кресла и насадки на стул.
Хирургическое лечение
Оперативное вмешательство при шейном спондилезе применяется в исключительных случаях, когда консервативные методы оказываются неэффективными, а деструктивные процессы приводят к выраженной компрессии нейрососудистых структур или стойким неврологическим расстройствам.
Показания к оперативному лечению:
- стойкий болевой синдром, не поддающийся медикаментозной терапии;
- сдавление спинного мозга или нервных корешков (миелопатия, корешковый синдром);
- прогрессирующее нарушение чувствительности, двигательных функций;
- тяжелое сужение позвоночного канала (спинальный стеноз);
- угроза нестабильности шейного сегмента позвоночника;
- образование крупных остеофитов, сдавливающих сосуды и нервы.
Ограничения и противопоказания:
- обострение хронических заболеваний (сердечно-сосудистых);
- активный инфекционный процесс;
- пожилой возраст с высокими операционными анестезиологическими рисками;
- отсутствие выраженной неврологической симптоматики.
Применение оперативных методик является крайней мерой с длительным реабилитационным периодом, рисками осложнений и трудно прогнозируемыми отдаленными результатами. Чтобы избежать этого, архиважно своевременное проведение консервативных курсов и строгое соблюдение профилактических мер.
Как лечат спондилез шейного отдела на востоке
Клиника «Парамита» в Москве предлагает интегративный курс лечения шейного спондилеза, основанный на синтезе современных достижений доказательной медицины и проверенных временем практик восточноазиатской терапевтической школы.
В комплексной терапии шейного спондилеза все большее значение приобретает применение методов восточноазиатской и мануальной медицины, направленных не только на устранение симптомов, но и на активацию внутренних регуляторных механизмов. Вот основные направления такой терапии:
- мануальная терапия и точечный массаж — методы ручного воздействия на акупунктурные точки (АТ) и мышечно-связочные структуры, позволяющие устранить мышечные блоки, улучшить подвижность и снизить болевой синдром;
- акупунктура: введение тончайших игл в биологически активные точки с целью стимуляции регенераторных процессов, купирования боли, снятия воспаления и восстановления энергетического баланса организма;
- фармакопунктура: инъекционное введение микродоз лекарственных препаратов (в том числе фитопрепаратов) непосредственно в акупунктурные точки или зону дисфункции. Метод сочетает принципы рефлексотерапии и локальной фармакологической поддержки;
- моксотерапия: воздействие теплом тлеющих полынных сигар на рефлекторные зоны тела. Тепло и эфирные масла активизируют кровообращение, уменьшают воспаление, расслабляют спазмированные участки;
- вакуум-терапия: создание отрицательного давления (при помощи банок) на кожу в пораженной области усиливает локальную циркуляцию крови и лимфы, уменьшает мышечное напряжение, способствует выведению продуктов воспаления;
- гирудотерапия: применение медицинских пиявок с целью доставки в системный кровоток ферментов, обладающих противовоспалительным, анальгезирующим и сосудорасширяющим действием. Улучшается микроциркуляция и снижается выраженность болевого синдрома;
- фитотерапия: использование индивидуально подобранных сборов лекарственных растений для стимуляции регенерации тканей позвоночного сегмента;
- кинезиотейпирование: наложение специальных эластичных тейпов на кожу в зоне поражения с целью фиксации мягких тканей, снятия отека и обеспечения умеренного обезболивания без ограничения движений;
- PRP-терапия (плазмолифтинг): современный биостимулирующий метод, основанный на введении тромбоцитарной аутоплазмы, обогащенной факторами роста. Улучшает восстановление связок, суставов и околопозвоночных тканей.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по телефону | 3500 руб. |
| Онлайн-консультация по Zoom | 3500 руб. |
Чем опасно заболевание
На ранних стадиях отмечается постепенное нарастание патологической симптоматики и появляется:
- хронический миофасциальный синдромокомплекс (стойкий гипертонус и спазм шейных и плечевых мускульных групп);
- периодическая головная боль и головокружения из-за блокирования венозного оттока;
- синдром позвоночной артерии (снижение мозгового кровотока, инициированное смещением головы);
- психоэмоциональные расстройства (раздражительность, утомляемость, тревожность на фоне постоянного дискомфорта);
- снижение трудоспособности и ухудшение качества сна.
По мере развития дисфункции на поздних стадиях нарастает:
- спинномозговая компрессия (цервикальная миелопатия) — расстроенная координация, нарастание слабости в мышцах, изменение походки, нарушенная чувствительность;
- сдавление нервных окончаний — с постоянной корешковой болью, парестезией;
- стойкое нарушение кровоснабжения головного мозга — хронические головокружения, зрительно-слуховые дисфункции, эпизоды обмороков;
- формирование грыжи диска с выраженным болевым и неврологическим синдромом;
- при стенозировании канального просвета нарастает риск параличей;
- нередко развивается полная блокировка подвижности в шейном отделе (анкилоз).
Профилактика
Профилактические меры особенно важны для лиц с малоподвижным образом жизни, длительной статической нагрузкой на шею (работа за компьютером, вождение), а также с отягощенной наследственностью. Предотвращение дегенеративных изменений возможно при соблюдении ряда простых, но эффективных рекомендаций:
- соблюдайте осанку при сидении, ходьбе и во сне — избегайте перегибов и длительного напряжения шейного отдела;
- регулярно выполняйте упражнения для шеи;
- избегайте переохлаждения и резких поворотов головы, особенно после сна или длительного покоя;
- ограничьте длительное пребывание в фиксированной позе, делайте перерывы каждые 40–60 минут при работе за компьютером или за рулем;
- используйте анатомически корректные подушки и матрасы для поддержания физиологического положения позвоночника во время сна;
- контролируйте массу тела — избыточный вес повышает нагрузку на позвоночный столб;
- рационально питайтесь — включайте в рацион продукты, богатые кальцием, магнием, витаминами D и группы B;
- своевременно лечите остеохондроз и другие заболевания позвоночника, не допуская перехода в хроническую форму;
- проходите профилактические осмотры у ортопеда или невролога при наличии факторов риска.
Частые вопросы
Шейный спондилез — это прогрессирующее заболевание, которое может значительно снизить качество жизни, ограничить подвижность и привести к неврологическим и сосудистым осложнениям. На ранних стадиях оно проявляется периодическим дискомфортом в области шеи, однако при отсутствии своевременной диагностики и терапии патология переходит в более тяжелые формы.
Комплексный подход, сочетающий современные методы медицины с проверенными средствами восточноазиатской терапии, позволяет эффективно контролировать симптомы шейного спондилеза и проводить эффективное лечение, замедлить дегенеративные процессы и восстанавливать функциональные возможности позвоночного сегмента. Важнейшую роль в этом играют профилактика, индивидуальный подбор лечебных методик и регулярное наблюдение специалистов.
Литература
- Fejer R., Kyvik K.O., Hartvigsen J. The prevalence of neck pain in the world population: a systematic critical review of the literature // Eur Spine J. — 2006; 15 (6): 834-848. https://www.ncbi.nlm.nih.gov/pubmed/15999284/
- Croft P. R, Lewis M, Papageorgiou A. C. Risk factors for neck pain: a longitudinal study in the general population // Pain. — 2001; 93 (3): 317-325.ссылка
- Подымова И.Г. Спондилогенный остеоартроз: этиология, диагностика и лечение // РМЖ. Болевой синдром. — 2015. — С. 9-11.
- Cohen S. P. Epidemiology, diagnosis, and treatment of neck pain // Mayo Clin Proc. — 2015; 90 (2): 284-299. https://www.ncbi.nlm.nih.gov/pubmed/25659245/
- Carroll L. J, Hogg-Johnson S, van der Velde G. Course and prognostic factors for neck pain in the general population: results of the Bone and Joint Decade 2000-2010 Task Force on Neck Pain and Its Associated Disorders // J Manipulative Physiol Ther. — 2009; 32 (2): 87-96.






