 Грачев Илья Илларионович
Грачев Илья Илларионович
 Ефремов Михаил Михайлович
Ефремов Михаил Михайлович
Появление признаков спондилеза в поясничных отделах для многих пациентов связано с проявлением типичной триады симптомов: болезненностью в затронутом патологией сегменте, ограниченной моторикой и определяемыми на рентгене очагами дегенеративно-дистрофических изменений. Во время этого хронического заболевания резко снижается качество жизни больного, нередко приводя к инвалидности. Патология трудно поддается лечению традиционными способами, однако клиникой «Парамита» в Москве разработаны инновационные курсы терапии, базирующиеся на достижениях классических и восточноазиатских знаний, предотвращающих осложнения и помогающих добиться стойкой ремиссии.
Что за болезнь поясничный спондилез
Поясничный спондилез — это прогрессирующее, хроническое заболевание позвоночного столба, которое со временем ограничивает подвижность и заметно ухудшает качество жизни. Оно наиболее распространено среди пожилых, однако первые тревожные сигналы возможны и у 20-летних. В молодом возрасте процесс затрагивает один-два межпозвоночных сустава, однако у больных старше 50 патология охватывает весь пояснично-крестцовый сегмент и даже может затрагивать нижнегрудные участки.
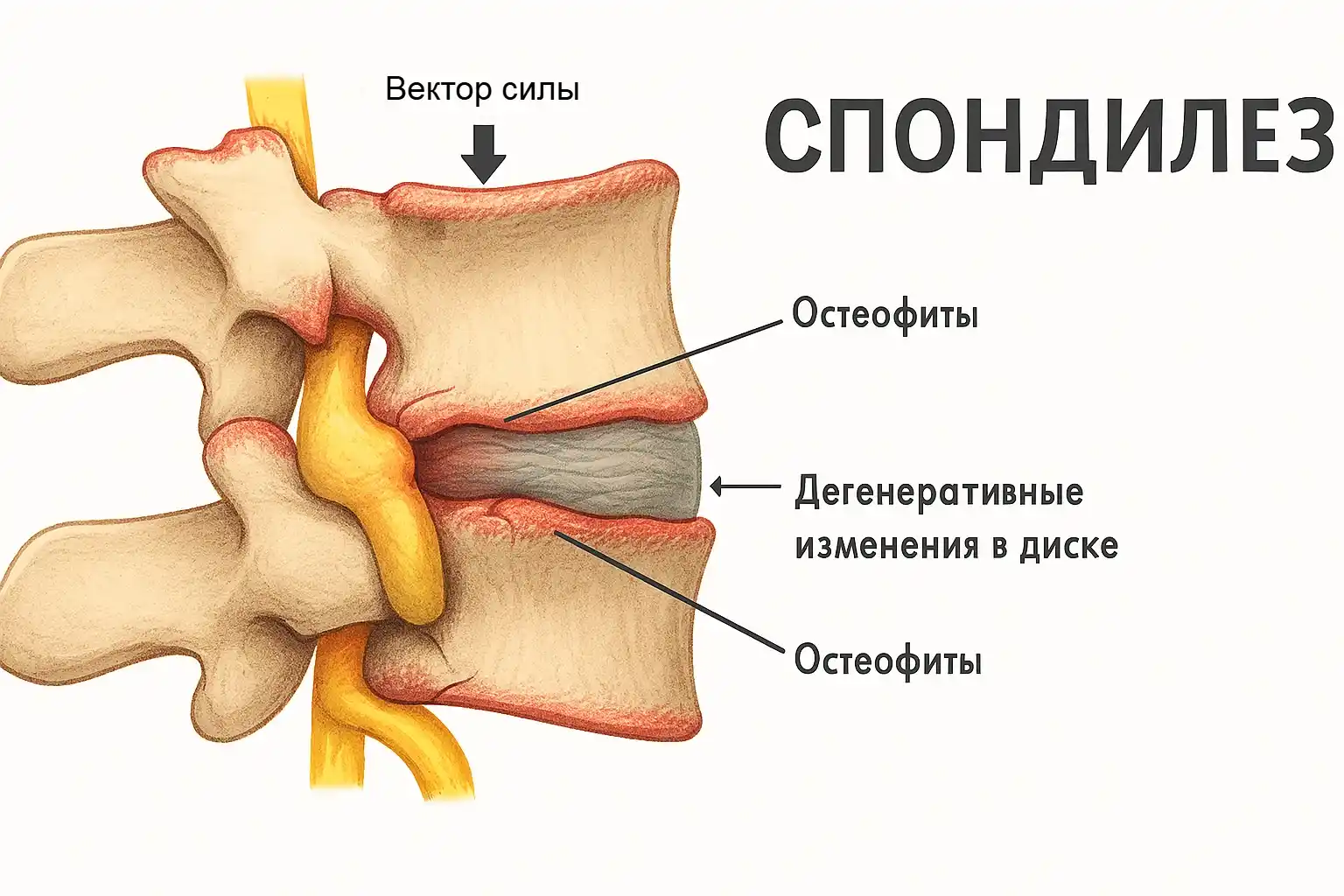
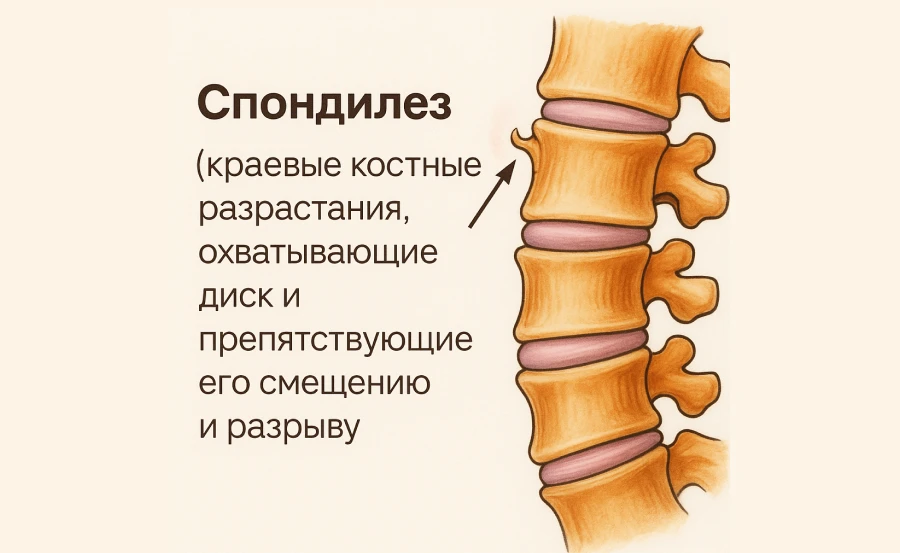
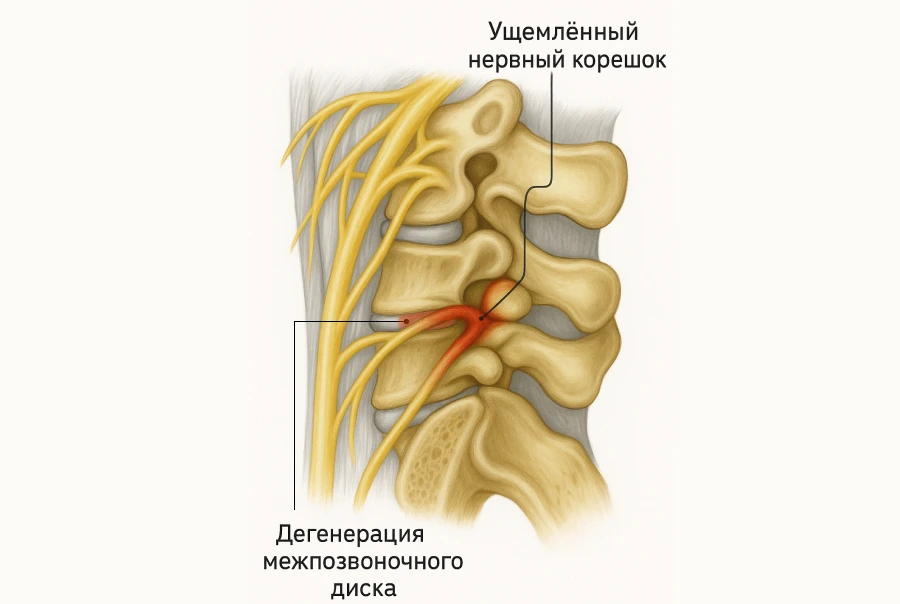
Чтобы разобраться в патогенезе и выяснить, что такое спондилез в поясничном отделе позвоночника, нужно рассмотреть его анатомию и определить функцию межпозвонкового диска (МПД), выполняющего амортизирующую роль в сочленении позвонков, которые со временем постепенно теряют присущую им упругость. Это перегружает позвонковые структуры, и в ответ организм начинает формировать костные разрастания — остеофиты. Они вызывают деформацию вертебральной оси и межпозвонковых суставов, снижают их моторику и провоцируют болевой синдром.
Остеофиты и осевые смещения позвонков могут сдавливать спинномозговые окончания, вызывая их раздражения или дисфункцию. Провоцируют возникновение вторичного радикулита — движения в пояснице отличаются от нормы болезненностью и ограниченностью.
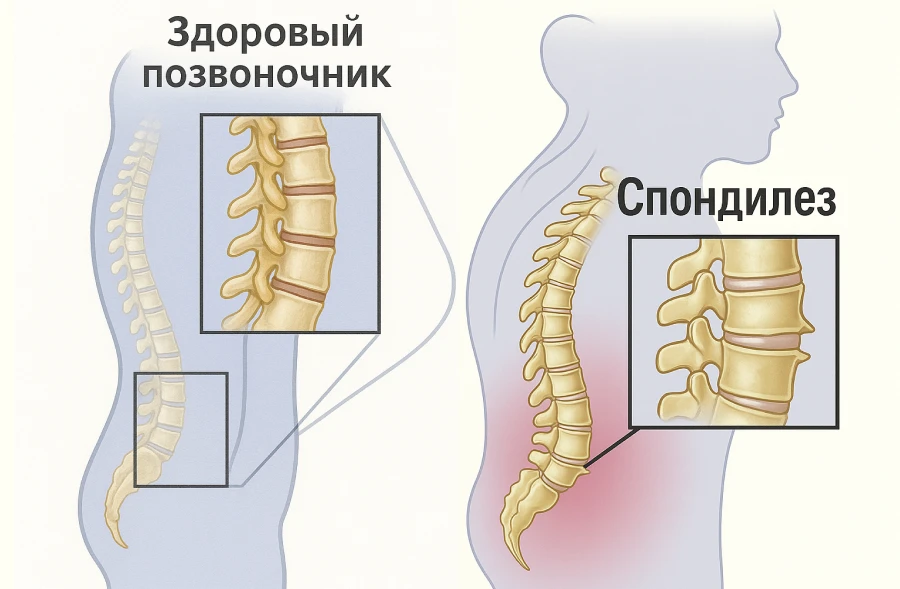
Клинически определяют два основных типа поясничного спондилеза:
- Неосложненный (начальный) — наблюдается на ранних стадиях. Остеофиты еще не выходят за границы нормы, и симптоматика минимальна. Часто болезнь выявляется случайно при прохождении МРТ или КТ.
- Осложненный (прогрессирующий) — развивается на более поздних этапах, когда присутствует защемление нервных корешков. Пациенты ощущают постоянную болезненность, затруднение движений на производстве или быту, отмечаются парестезии и парезы в нижней конечности.
По данным исследований, проведенных в Германии, на регулярный болевой синдром в поясничной части спины (дорсалгию) жалуется 31,7% мужчин и женщин, а у 76% они эпизодические, возникают хотя бы раз в год. Приблизительно 7% участников исследования страдали от выраженной болезненности, а в 9% она ограничивала подвижность. В течение жизни болевой синдром возникал у 85,5% опрошенного контингента, причем боли в поясничных сегментах составляли 52,9% от всех случаев. В РФ, по имеющимся данным, боли в пояснице являются причиной до 76% обращений, что приводит 72% обратившихся к получению больничного.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по телефону | 3500 руб. |
| Онлайн-консультация по Zoom | 3500 руб. |
Симптомы
Симптоматика может меняться и зависит от стадии заболевания.
Первая стадия поясничного спондилеза:
- болевые ощущения отсутствуют либо слабо выражены;
- дискомфорт в поясничной области после длительной статической перегрузки (сидение, стояние);
- ограничение подвижности при наклонах остается незначительным.
Вторая стадия поясничного спондилеза:
- болевой синдром при спондилезе поясницы отмечается как более интенсивный и продолжительный. Субъективно он более выражен у мужчин. Боль усиливается при физической нагрузке, резком движении, смещениях и поворотах корпуса;
- появляются жалобы на чувство скованности после пробуждения или длительного пребывания в одной позе;
- нередко отмечаются отражения болей в бедренно-ягодичные области;
- нередко появление мышечных спазмов, часто охватывающих всю поясницу;
- визуально при поясничном спондилезе определяются локальные складки в пораженном сегменте;
- выпирает грудная область;
- отмечается снижение чувствительности в ноге и пояснице;
- снижается местная температура.
Третья стадия:
- признаки спондилеза поясничного отдела нарастают. Дорсалгия принимает характер интенсивной, непрекращающейся. Может беспокоить даже в покое, особенно в ночные часы;
- минимальная степень подвижности в поясничной области;
- поясничный спондилез инициирует боли в ноге, промежности, ягодицах (радикулопатия), появляются зоны онемения, покалывание, снижение мышечного тонуса. Больной жалуется на дисфункцию при дефекациях и в мочеполовой сфере;
- при спондилезе поясничного отдела постоянным симптомом является измененная походка и ложная хромота.
Причины
В большинстве случаев спондилез поясничной области инициируют естественные процессы, протекающие при старении — дегенеративно-дистрофическая перестройка нормальных тканей МПД с потерей функциональности. Однако существуют факторы, которые могут способствовать более раннему развитию или ускоренному прогрессированию заболевания.
К основным причинам возникновения поясничного спондилеза относят:
- инфекции вирусного или бактериального генеза после перенесенных заболеваний;
- реактивный поясничный спондилез, возникающий на фоне воспалительного процесса в межпозвонковом диске;
- неправильное распределение нагрузок на позвонковые структуры при плоскостопии, сколиозе, неправильной осанке;
- врожденная недоразвитость межпозвонкового суставного аппарата;
- возрастная хрящевая дегенерация, при которой МПД перестают удерживать влагу.
Способствующими факторами для развития спондилеза поясничной области являются:
- регулярный подъем тяжестей, неправильная техника исполнения рывков, интенсивные тренировки;
- неправильное положение корпуса при работе или передвижении;
- наследственность;
- избыточная масса тела;
- отсутствие регулярных физических упражнений (гиподинамия);
- вредные привычки;
- системные (ревматоидный артрит, красная волчанка, сахарный диабет) и локальные болезни;
- перегруженность пояснично-крестцового отдела на третьем триместре при беременности.
- перенесенные в прошлом хирургические операции в пораженной поясничным спондилезом зоне.
Виды и степени спондилеза поясничного отдела
Спондилез классифицируется по различным критериям, включая локализацию, уровень выраженности изменений, этиологию и наличие осложнений.
По этиологическому фактору:
- травматические— вызваны травмами или микротравмами;
- дегенеративные — спровоцированы внутренними болезнями или процессами старения;
- воспалительные - инициируемые местным или близлежащим очагом воспаления.
Тяжесть поясничного спондилеза оценивается по классификации Minesterium fur Gesundheitswesen, где ключевым критерием является степень уплощения МПД, который отражает прогресс их разрушения:
- I стадия: спондилез 1 степени поясничного отдела позвоночника характеризуется минимальными изменениями в МПД, такими как снижение их высоты (≤ 2 мм), и появление небольших остеофитов. Симптоматика на этом этапе минимальная, но возможен дискомфорт при физических перегрузках.
- II стадия умеренная: при спондилезе поясничного отдела позвоночника 2 степени отмечается дальнейшее снижение высоты диска, увеличение размеров остеофитов, возможно появление нестабильности пораженного участка. Высота МПД снижена до 50% от нормы и/или костные разрастания до 5 мм, а на боковой поверхности до 2 мм. Присоединяется стойкий дискомфорт и болезненность, возрастающая при переохлаждении или перегрузках.
- III стадия: при спондилезе поясничного отдела позвоночника 3 степени отмечаются выраженные дегенеративные изменения со значительным снижением высоты диска, крупными остеофитами, выраженной нестабильностью, возможным сужением позвоночного канала и межпозвонковых отверстий. МПД уплощен более 50%. Присутствуют ночные боли и присоединяется неврологическая симптоматика.
- IV стадия: крайняя выраженность спондилеза, характеризуется анкилозом (сращением) позвонков, грубой деформацией вертебральных элементов, значительным сужением позвоночного канала, выраженными неврологическими нарушениями.
Диагностика
Диагностика поясничного спондилеза обычно строится на нескольких этапах:
- Сбор анамнеза и проведение физического осмотра: специалист выясняет характер и локализацию болезненности, ее продолжительность, факторы, усиливающие или облегчающие дорсалгию, проводит осмотр для оценки подвижности позвонков, определения тонуса мышц и неврологических симптомов.
- Лабораторно-инструментальные методики обследования при поясничном спондилезе:
- Рентген нужен для выявления костных аномалий: наличие и размеры остеофитов, изменение межпозвонкового промежутка, деформация позвонковых тел.
- Использование КТ необходимо для детальной визуализации обеспечивая большую точность и четкость, чем рентгенография, и позволяет лучше оценить уровень стеноза.
- МРТ позволяет оценить состояние рентген-неконтрастных тканей: межпозвонковых дисков, нервных корешков, спинного мозга, и установить их повреждения или сдавление.
- С помощью электронейромиографии (ЭНМГ) обследуется состояние нервно-мышечного аппарата, выявляются признаки его повреждения при радикулопатии.
- Лабораторные тесты крови, мочи, спинномозгового ликвора.
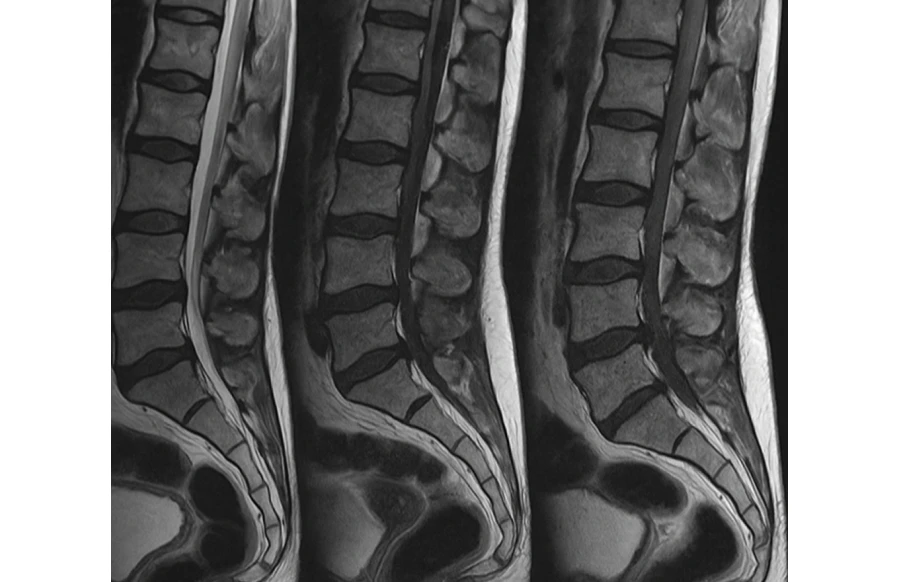
Диагноз спондилеза поясничного отдела ставится на основании комплексной оценки клинической информации и результатов инструментальных исследований.
Как лечат
Купирование острого болевого синдрома надо начинать с устранения возможного триггера и посещения в ближайшее время специалиста или его вызова на дом.
Домашнее лечение острых болей при спондилезе поясничного отдела позвоночника строится на:
- 2-3-х суточном постельном режиме на полужестком ортопедическом матрасе;
- прикладывании холодных компрессов на 15-20 минут к пораженной области 5-6 раз в сутки;
- после снижения интенсивности болевого синдрома возможно применение умеренных согревающих процедур;
- приеме безрецептурных анальгетиков;
Болезненность при движениях поможет снизить периодически носимый фиксирующий корсет.
Консервативная терапия
Согласно современным представлениям основным алгоритмом лечения спондилеза поясничного отдела позвоночника у мужчин и женщин является нефармакологические методы, которым отдаются предпочтения.
Однако определенные группы препаратов активно используются для подавления дорсалгии, стабилизации психоэмоционального статуса, оптимизации трофики тканей и снятия спазмов.
Медикаментозные фармпрепараты:
- группа нестероидных противовоспалительных препаратов (НПВП): Ибупрофен (Нурофен, МИГ), Диклофенак (Вольтарен, Ортофен), Мелоксикам (Мовалис). Курс не более 7–10 дней без контроля врача;
- миорелаксанты: Толперизон (Мидокалм), Тизанидин (Сирдалуд), Баклофен. Назначаются короткими двухнедельными курсами, часто в комбинациях с НПВП;
- анальгетики и препараты центрального действия: это разнообразные формы и производные Парацетамола, Трамадола и комбинированные фармпрепараты Нейродикловит, Катадолон;
- хондропротекторы: наиболее эффективны на ранних стадиях и хорошо подходят для лечения и профилактики спондилеза поясничного отдела позвоночника у женщин после 65 - Глюкозамин, Хондроитин сульфат и комбинированные средства Терафлекс, Артра, Дона, Хондрогард. Принимаются длительно – курсами по 3–6 месяцев;
- витамины группы B, D (при остеопорозе) и магний (при судорогах);
- кортикостероиды (по необходимости): Преднизолон, Дексаметазон, Кортизон. Применяются короткими курсами под строгим контролем врача. Иногда вводятся в место поражения — в виде эпидуральных блокад;
- новокаиновые и лидокаиновые блокады.
- трициклические антидепрессанты (Доксепин, Амитриптилин) показаны при хронической болезненности в малых дозах для улучшения психоэмоционального статуса.
Лечебная физкультура (ЛФК) - специализированные комплексы упражнений, которые способствуют укреплению мышечного каркаса, возвращают гибкость и снимают нагрузку с позвоночного столба. Выполняется по индивидуально подобранным комплексам и под должным контролем со стороны специалиста:
- упражнения следует выполнять плавно, с умеренной амплитудой постепенно наращивая интенсивность и сложность;
- нужна тщательно подобранная периодичность (4-5 раз в сутки по 15-20 минут), по два- три подхода на упражнение;
- на первом этапе стоит концентрироваться на статичных тренингах с постепенным подключением динамических;
- Нельзя начинать и заканчивать комплексы лечебной физкультуры без разминки и заминки.
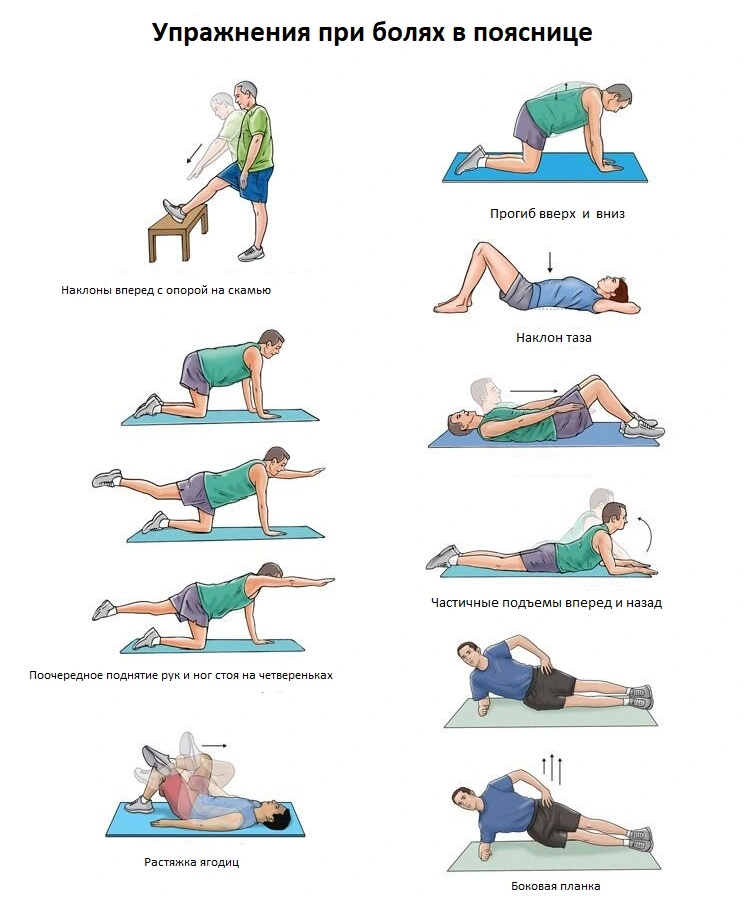
Занятие аквааэробикой и плаванием должно помочь плавно и бережно улучшить подвижность вертебральных структур при поясничном спондилезе, обезболят проблемную зону.
Физиотерапия относится к нефармакологическим средствам с сильным анестезирующим эффектом с первых сеансов, дающая возможность снизить медикаментозную нагрузку на организм.
Назначаемые процедуры:
- электрофорез, УВЧ, магнитотерапия;
- ударно-волновая терапия;
- лазерная терапия и амплипульс;
- диатермия;
- аппликации с парафином и озокеритом;
- прием радоновых и сероводородных ванн, курсы грязелечения.
Ортопедические методики включают в себя ношение специальных корсетов или бандажей для поддержки вертебральных элементов и уменьшения нагрузки на них. Их применение допустимо лишь в острый период, или после операции, т.к. длительное ношение приводит к мышечной атрофии. Сон на ортопедических матрасах и кинезиотейпирование обеспечивают лимфо- и кровоциркуляцию, обеспечивают относительный покой пораженного участка.
Хирургическое вмешательство
Применяется при неэффективности консервативных методик, выраженном болевом синдроме, неврологических нарушениях (спинномозговой или периферической компрессии ), стенозе позвоночного канала, спондилолистезе.
Показания к операции:
- стойкое сдавление нервных корешков (радикулопатия), сопровождающееся онемением, слабостью или нарушением функций конечностей;
- выраженные двигательные ограничения, при которых человек теряет способность к самообслуживанию;
- развитие осложнений: спондилолистез (смещение позвонков), стеноз позвоночного канала и др.
Ограничения и противопоказания:
- пожилой возраст с сопутствующими тяжелыми заболеваниями (сердце, сосуды, диабет);
- остеопороз с высоким риском осложнений;
- воспалительные процессы или инфекционные болезни;
- психоневрологические расстройства.
Методики оперативного лечения: дискэктомия, ламинэктомия, спондилодез, фораминотомия, эндопротезирование с полным удалением пораженного МПД и протезирование образовавшегося дефекта.
После хирургического вмешательства начинается длительный и сложный период восстановления. Полная реабилитация может занимать от 3 до 12 месяцев, и все это время пациенту придется жить по новому распорядку, ограничивая привычную активность.
Оперативное вмешательство является крайней мерой при лечении спондилеза поясничного отдела. Чтобы избежать операции и связанных с ней рисков и длительной реабилитации, необходимо своевременно обращаться к врачу, строго соблюдать все его рекомендации и придерживаться здорового образа жизни.
Лечение спондилеза поп на востоке
Поясничный спондилез — это состояние, которое день за днем мешает свободно двигаться, работать и жить полноценно. В клинике восточной медицины «Парамита» практикуется уникальный комплексный подход, сочетающий методы западной и восточной медицины. Восточноазиатские методики лечения направлены на восстановление баланса энергии в организме, устранение болевого синдрома, улучшение функции позвоночника и психоэмоционального состояния заболевшего. Это дает устойчивый результат: исчезновение болей, восстановление подвижности и возвращение к активной жизни.
Назначаемые процедуры строго персонализированы:
- Акупунктура (иглоукалывание) - снимает боль, улучшает кровообращение в вертебральной и околовертебральнй зоне, устраняет зажимы и восстанавливает поток энергии «ци» в меридианах.
- Терапия согревающими полынными сигарами (моксотерапия) - прогревает глубинные мышечные и суставные структуры, усиливает приток крови и устраняет застойные явления.
- Мануальная терапия и точечный массаж - мягко устраняют мышечные блоки, снимают спазмы, выравнивают ось тела и укрепляют ослабленные участки позвоночника.
- Фитотерапия - индивидуально подобранные травы и сборы помогают восстановить суставную ткань, улучшают работу печени и почек.
- Фармакопунктура - введение минимальных доз лекарственных препаратов в биологически активные точки для усиления лечебного эффекта.
- Вакуум-терапия - воздействие на ткани с помощью вакуумных банок для улучшения кровообращения, снятия отечности и мышечного напряжения.
- Гирудотерапия - применение медицинских пиявок для улучшения кровообращения, снятия воспаления и боли уже после первых процедур.
- Кинезиотейпирование - наложение специальных лент на кожу для поддержки мышц и суставов, уменьшения боли и улучшения подвижности.
- PRP-терапия (плазмотерапия) — современный и безопасный метод восстановления тканей, при котором в зону поражения вводится собственная плазма пациента, насыщенная тромбоцитами и факторами роста. Эти активные компоненты запускают процессы естественного обновления, способствуют регенерации хряща и активизируют локальные защитные механизмы организма.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по телефону | 3500 руб. |
| Онлайн-консультация по Zoom | 3500 руб. |
Чем опасен
Спондилез поясницы приводит к осложнениям, которые приносят стойкий дискомфорт, меняют образ жизни пациента, влияют на его психоэмоциональный статус . Вот наиболее часто встречающиеся:
- болевые проявления в пояснице становятся хроническими;
- радикулопатия - сдавление нервного корешка опасно развитием интенсивного болевого синдрома, дисфункции органов и систем;
- ограничение подвижности;
- атрофия спинного мышечного аппарата;
- сдавление мозговых оболочек и нервов, приводящих к тяжелым неврологическим нарушениям;
- спондилолистез - смещенные позвонки друг по отношению к другу вызывают нестабильность всего сегмента и всего столба, что увеличивает вероятность возникновения периферических параличей;
- нарушение осанки и походки.
Эти последствия значительно ухудшают качество жизни, поэтому своевременная диагностика и лечение имеют решающее значение.
Профилактика
Спондилез — это возрастное и нагрузочное заболевание, но его развитие можно замедлить или вовсе предотвратить, если заботиться о позвоночнике заранее. Профилактика особенно нужна людям с сидячей работой, лишним весом, нарушенной осанкой или частыми физическими нагрузками и направлена на замедление дегенеративных процессов в позвоночнике и снижение риска развития осложнений.
Основные рекомендации для предупреждения поясничного спондилеза:
- поддержание правильной осанки;
- регулярные физические упражнения для укрепления мышц спины и пресса;
- правильная техника подъема тяжестей: сгибайте ноги в коленях, держите спину прямо, не поднимайте тяжести рывком и не наклоняйтесь вперед;
- необходимо поддерживать нормальную массу тела;
- употребление достаточного количество кальция и витамина D;
- правильная организация рабочего места;
- избегание длительного пребывания в одной позе;
- отказ от курения;
- использование ортопедических приспособлений: ортопедического матраса и подушки;
- своевременное лечение заболеваний позвоночника и суставов.
Частые вопросы
Поясничный спондилез — это хроническое дегенеративное заболевание позвоночника, которое развивается медленно, но уверенно, если не обратить на него должного внимания. Он может ограничивать подвижность, вызывать боль и снижать качество жизни, а лечить запущенные формы крайне трудно. Однако на ранних стадиях патология поддается контролю с помощью консервативной терапии: медикаментов, лечебной физкультуры, физиотерапии, массажа и изменения образа жизни. Комплексный подход позволяет замедлить прогресс заболевания и избежать осложнений.
Очень важно не игнорировать первые тревожные сигналы организма и обратиться к врачу при появлении дискомфорта в пояснице. Современные методы диагностики, грамотная трактовка симптомов поясничного спондилеза и адекватное лечение позволяют сохранить активность, предотвратить развитие стойких нарушений и избежать хирургического вмешательства. Забота о своем здоровье — это лучший вклад в будущее благополучие и свободу движения.
Литература
- Клинические рекомендации по ведению пациентов с болевым синдромом в нижней части спины // РМЖ "Медицинское обозрение", № 9 от 18.04.2013 стр. 417.Рубрика: Неврология. Автор: Гутянский О.Г. по ведению пациентов с болевым синдромом в нижней части спины. РМЖ «Медицинское обозрение» № 9, 2013. — С. 417.
- Луцик А.А., Садовой М.А., Крутько А.В., Епифанцев, А.Г. Бондаренко Г.Ю. Дегенеративно-дистрофические заболевания позвоночника. Новосибирс. Новосибирск; 2012.






